Uzm.Dr.Senem ERTUGRUL- Prof. Dr.Mehmet ÖZMENOĞLU
Nöroloji, tıbbın tanı koymak ve tedavi edebilmek için “iyi bir öykü alma ve muayene” nin şart olduğu bir daldır. Genelde mantığa dayalı bir bilim dalıdır. Anatomik lokalizasyon ve klinik bulgu farklı lokalizasyonlarda olsada yinede lezyonun anatomik lokalizasyonunu bulma, ayırıcı tanı geliştirilmesini sağlar.
Artan görüntüleme araçları ve diğer tanı yöntemlerine karşın (Beyin Manyetik Rezonans Görüntüleme (MRI),Bilgisayarlı Beyin Tomografisi(BBT), elektromiyografi(EMG), elektroensefalografi(EEG), Uyarılmış (EVOKED) potansiyeller, Nöropsikolojik testler, Laboratuvar tetkikleri, Digital subtraction anjiografi(DSA) vs) yinede bazı nörolojik hastalıklarda bu yöntemler sınırlı kalabilmektedir. Örneğin gerilim türü baş ağrısını ortaya koyan bir görüntüleme yöntemi yoktur, L5-S1 sinir kökü semptomatolojisi olan bir hastada spinal lomber MRI negatif olabilir.
Modern nörolojide öykü tanıyı doğrular, nörolojik muayene tanıyı kanıtlar, modern görüntüleme ve laboratuar çalışmaları tedaviye ışık tutar ve prognoz konusunda fikir verir.
Öykü ve nörolojik muayene tanı ve tedaviye yön veren bilgileri içerir. Lokalizasyon ve lateralizasyon nörolojinin temel ana prensibidir.
İyi bir öykü alma ve eksiksiz bir nörolojik muayene zaman içinde kazanılan bir beceridir.Türkiyede 120 binin üzerinde hekim olmasına rağmen hala göz dibi (fundoskopi) muayenesinde kullandığımız oftalmoskop kullanımını bilen hekim sayısı 5-6 bin civarındadır.
Ünlü Amerikalı nörolog Merrit’in sözünü nörolojide unutmamak gereklidir.”Hastayı dinledikten sonra neyi olduğunu anlamadınsa muayene ettikten sonrada anlamayacaksın”.
Önce hastayı dinle, hastaya zaman ayır ve o sana neyi olduğunu söyleyecektir.
Sinir sistemi:
Sinir sistemi tüm organ sistemleri arasında en karmaşık yapıya sahip olan sistemdir. Sinir sistemi parçalara bölündüğü zaman daha kolay anlaşılabilmektedir. Santral ve periferik sinir sistemi çeşitli fonksiyonlara hizmet eden ve geniş bir nöronal ağ sistemi oluşturan sinir hücreleri yada nöronlardan ve uzantılarından oluşmaktadır.
ANAMNEZ, SEMPTOM, TANIYA GİDİŞ:
Hastanın yakınması, öyküsü, öz ve soygeçmişi ile ilgili bilgilerin soruşturulması yani anamnez alma nörolojik hastalıklarda da diğer tıp dallarındaki gibidir. Sinir sisteminin birçok hastalıklarında hastanın yakınması belirtilerin başlayış şekli ve kronolojik gidişi hastanın diğer bazı özellikleriyle birlikte ele alındığında anatomik lokalizasyon ve hatta etyoloji yönünden problemi büyük ölçüde aydınlatır.
1)LEZYONU LOKALİZE ETMEK
Lezyonu lokalize etmek için önce bir lezyon (organik problem) olması gerekir. Fonksiyonel (non-organik=organik olmayan, psikiyatrik) problemler veya simulasyon (taklit, temaruz) durumunda organik lezyon olmadığında lokalize etmeye çalışmak da anlamsızdır. Dolayısıyla ilk yapılması gereken şey organik-non organik ayırımı yapmaktır. Buda zaman içerisinde kazanılan bir deneyimdir.
A)Organik Non organik ayırımı
Simulasyon kişinin semptomları bilinçli olarak taklit etmesidir.(örneğin, kimsenin görmediği anlarda yürüyen felçli gibi davranan bir hasta), genelde açık bir sekonder (ikincil) kazanç peşindedir.
Konversif semptomlar psikojen orijinlidir, nörolojik muayene anatamo-fizyolojik anlamı olan bulgular vermesede hasta semptomlarının gerçek olduğuna inanır ve genelde gizli bir ikincil kazanç vardır (kızdığı birini cezalandırma gibi).
Simulasyon ve konversiyon sıklıkla birbiriyle karışan tablolardır,genelde yapılacak en iyi şey bu tabloları sadece organik olmayan veya fizyolojik olmayan olarak adlandırmaktır.Organik olmayan semptomlar nöroanatomik bilgilerle uyuşmamaları sayesinde tanınabilirler.Örneğin bir hasta başının sağ tarafında ağrıdan ve yine sağ tarafta olmak üzere işitme,görme, koku, tat, dokunma duyuları ve kas gücünde kayıptan şikayet edebilir.Bu non-organik kaynaklı bir problemdir çünkü böyle bir nörolojik tablonun ortaya çıkabilmesi için hepsi de tesadüfen sağ tarafta bulgu vermiş çok sayıda lezyon bulunması gerekir.Böyle birşey imkansız olmasa da çok düşük olasılıktır.Hastanın yakınmalarının nöroanatomik açıdan anlam taşımadığını düşünmek ve söylemek mümkündür.
Bir hastada rastlayabileceğiniz non-organik belirtiler:
1)Sahte koma durumunda hastanın elini başının üstüne kaldırıp serbest bırakırsanız el yüze çarpmayacaktır çünkü hasta canının yanmasını istemez,kendini korur.
2)Non-organik anozmide hasta amonyağa tepki göstermez. Gerçek anozmik ise amonyağı hisseder çünkü amonyak olfaktör siniri değil trigeminal sinirin ağrı uçlarını uyararak etki yapar.
3)Non-organik total körlük hastanın gözlerinde hareketli bir objeyi takip etme hareketleri görülerek ortaya konur
4)Görme keskinliği 5metrede 1/10 olan hasta , 0.5 metrede hala 1/10 görüyorsa problem non-organiktir.
5)Diplopi (çift görme) nadir rastlanan tablolar dışında bir göz kapatıldığında ortadan kalkmalıdır. Tek gözde diplopi nörolojik hastalıktan uzaklaştırır.
6)Hasta eklem pozisyon muayenesinde ayak bileğinde eklem pozisyonunu hissetmediğini söyler ama gözler kapalı olarak yürüyebilirse tablo non-organiktir çünkü göz kapalı yürüyüş için eklem pozisyon duyusunun sağlam olması gerekir.
7)Henüz tendona vurulmadan refleks hareket gösteren hastada non-organik bir durum olduğu açıktır.
8)Bir eklemde güçsüzlük olduğundan şikayet eden hasta o eklemi hareket ettirmesi istendiğinde eklemin hem fleksör, hem de ekstansörlerini kasıyorsa tablo non-fizyolojiktir çünkü normalde fleksiyon sırasında ekstansörler, ekstansiyon sırasında da fleksörler gevşemelidir.
9)Sustalı çakı pozisyonu alırken hissedilen ağrıda farklılıklar (örneğin,sırt üstü yatan hasta bacaklarını karnına doğru çekerken ağrıdan yakınıyor ama aynı hareketi oturur pozisyonda yaparken belirgin ağrı olmuyorsa ) non-organik bir problemi gösterebilir.
Organik hastalık taklit edilemeyecek bulgular verir (örneğin, pupillerin ışık reaksiyonunda belirgin asimetri, gözdibi bakısında retinada anormal görünüm, göz kürelerinde dışa deviasyon(diverjans) belirgin nistagmus, kaslarda atrofi ve fasikulasyon gibi).
Non-organik bulguların saptanmasının, hastanın tüm tablosunun non-organik olduğu anlamına gelmeyebileceğini unutmamak gerekir.
Nöroanatomi:
Kranyum (kafatası) kemikleri içinde bulunan ve meninkslerle sarılı olan beyin, sinir sisteminin merkezidir. Beyindeki ana yapılar serebral korteks, subkortikal beyaz cevher, bazal ganglionlar, thalamus ve hipothalamus, orta beyin (mezensefalon), beyin sapı (pons ,bulbus) ve serebellum’dur.
Serebral hemisferler iki adettir ve beynin en büyük kısmını oluştururlar. Her bir hemisfer 5 ana loba ayrılır; bunların 4 tanesi (frontal, pariyetal, temporal ve oksipital) beyne dıştan baktığınızda görünürler ve üstlerine denk gelen kranyum kemiklerine göre adlandırılmışlardır. 5. lob olan limbik lob ise büyük kısmı dış yüzden görülmeyen, hemisferlerin arasına gizlenmiş bir lobdur.
Lobların yüzeyi fissürler ve sulkuslar tarafından giruslara bölünmüştür(Şekil 1).İki hemisferin arasında orta hatta yer alan derin bir fissür (interhemisferik fissür) hemisferleri birbirinden ayırır.
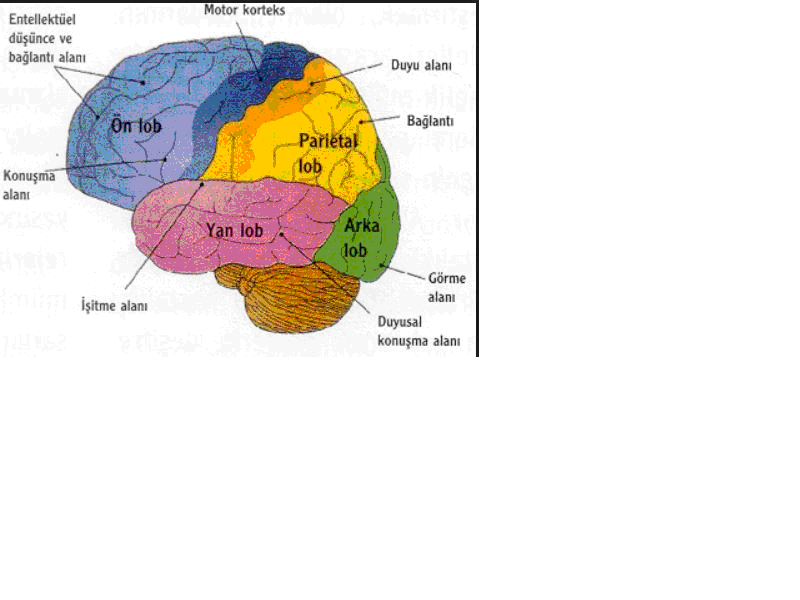
Şekil 1. Hemisferlerin loblara ayırımı
Serebrum motor, duyusal, assosiyatif ve yüksek kortikal fonksiyonlardan sorumludur.
Primer motor korteks presantral girusta bulunur.Bu alandaki nöronlar vücudun karşı yarısındaki çizgili kasların istemli hareketlerini kontrol ederler.Bu alandaki irritatif bir lezyon motor epileptik nöbete yol çabilir.Bu alandaki destrüktif lezyon ise kontrlateralde flask parezi veya plejiye yol açabilir.
Primer somatosensoriyal korteks postsantral girustadır. Bu alandaki irritatif bir lezyon kontralateral parestezilere (uyuşma, karıncalanma) yol açabilir.Destrüktif lezyonlar kontrlateralde kutanöz duyularda bozukluk(kayıp),kortikal duyu kaybı yaparlar.
Primer vizüel korteks oksipital lobda ,kalkarin fissür boyunca yerleşmiştir, kalkarin fissür kuneusu lingual girustan ayırır.Bu alandaki irritatif lezyonlar çakan ışıklar veya gökkuşağını andıran renkli görme gibi görsel semptomlara yol açarlar.Destrüktif lezyonlar kontrlateralde homonim hemianopiye neden olurlar ve santral makuler görme korunmuştur.Şekil 2
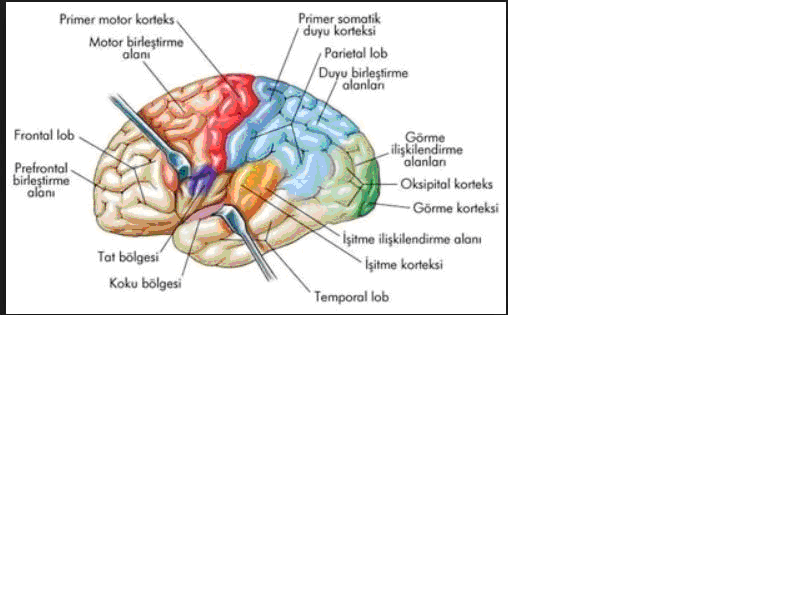
Şekil 2 Lobların fonksiyonel işlevleri (sinancan.net ten alınmıştır)
Primer odituar (işitsel) korteks temporal lobda Sylvian fissür (lateral fissür) boyunca yerleşmiştir. Bu alandaki irritatif lezyonlar kulaklarda çınlama şikayetine neden olurlar. Destrüktif lezyonlar bilateral olursa sağırlık yapabilirler.
Bazal ganglionlar: serebral hemisferlerin derinliklerinde yerleşmiştir. Bazal ganglionları oluşturan yapılar kaudat ve lentiküler çekirdekler,kapsula interna ve amigdaladır.Bunlar istemli vücut hareketlerini , postural değişiklikleri ve otonom entegrasyonu düzenlemekten (modüle etmekten)sorumlu olan ekstrapiramidal sistemin içindeki önemli yapılardır.Bazal ganglionlar özellikle de ekstremitelerin ince hareketlerinde rol oynarlar.Bazal ganglionlardaki bozukluklar hareket bozukluklarına, tremorlara ve hareketlerde rijidliğe neden olabilirler. (Şekil 3)
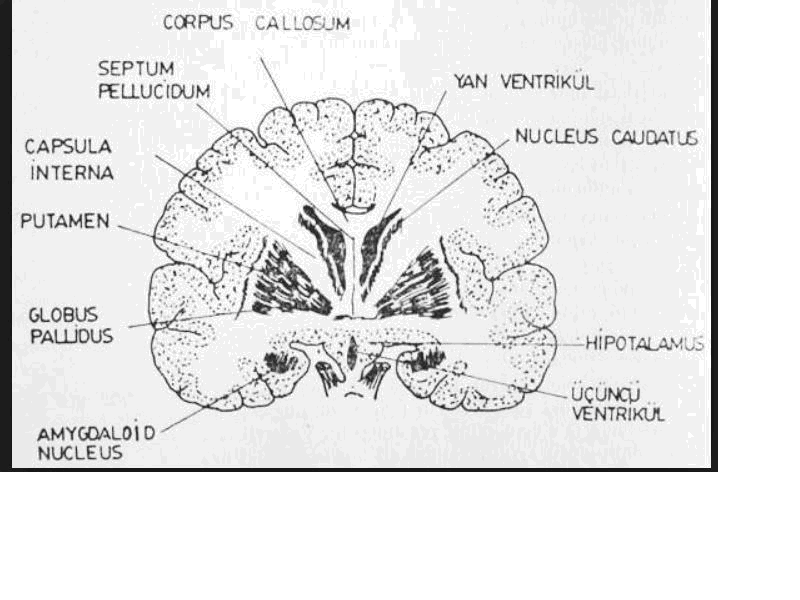
Şekil 3 Bazal ganglionların şematik görünümü (İ.Ü İstanbul Tıp fakültei Nöroloji Anabilim dalı Öğretim üyeleri,Nöroloji, 2. Baskı Kitabından alınmıştır)
Talamus beynin merkezinde yer alan lateralinde 3. Ventriküllerin bulunduğu büyük bir yapıdır. Beyne gelen duyu uyaranları ve giden motor uyaranlar için bir istasyon görevi yapar.Tüm duyu uyaranları kortekse varmadan önce talamustan geçerler.Ağrı, ısı algısında en önemli bir yapı olup korteks talamik algıları sadece modifiye eder. Lezyonlarında talamik ağrı tabloları oluşabilir, karşı tarafta ağrı,ısı duyusu kaybolur (hemihipoestezi). Talamus korku ve kendini koruma gibi ilkel tepkilerin kontrolüyle de ilişkilidir.
Hipotalamus talamusun aşağısında yer alır. Optik kiazmayı ve nöro-hipofizi içerir. Hipotalamus pek çok regulatör mekanizmadan (ısı regulasyonu),çeşitli hormonların (büyüme hormonu, prolaktin, FSH, LH, ACTH, TSH ve katekolaminler)nöroendokrin konrolünden ,susuzluk hissi,iştah,vücudun su dengesi ve seksüel davranıştan sorumludur.
ORTA BEYİN (MEZENSEFALON)
Superior ve inferior kollikulusları,serebral pedinkülleri ve 3., 4. ve 5. Kranial sinirlerin çekirdeklerini içerir.Superior kollikuluslar görme sistemi ile inferior kollikuluslar işitme sistemi ile ilişkilidir.Serebral pedinkuller serebral hemisferlerin alt yüzünden başlayıp birbirlerine doğru yaklaşarak aşağı inerler ve ponsa girerler. (Şekil 4)
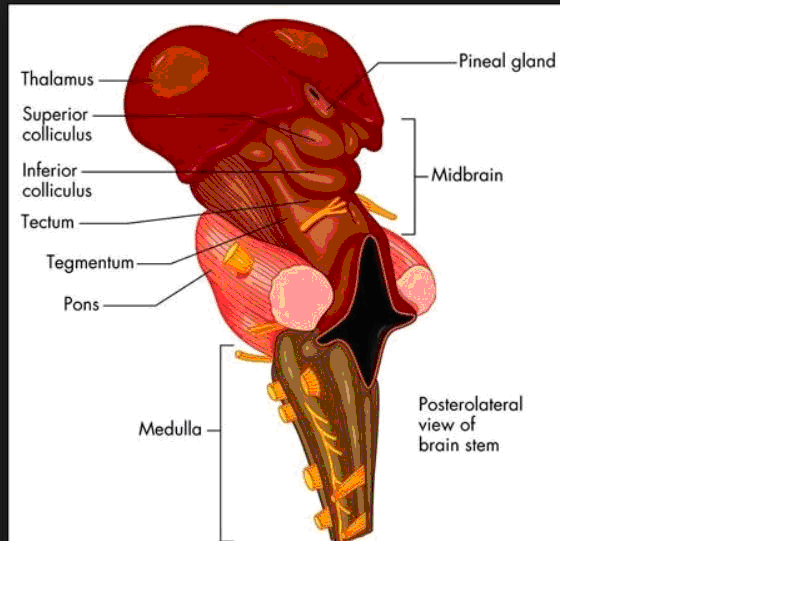
Şekil 4. Beyin sapının görünümü (Quizlet.com’dan alınmıştır)
Superior kollikuluslarda destrüktif bir lezyon yukarı bakış paralizisine yol açar.Kraniyal sinir çekirdeklerinin destrüktif lezyonları tutulan sinire ait klasik paralizi bulgularını verir.Serebral pedinküllerdeki bir destrüktif lezyon vücüdün karşı tarafında spastik paraliziye yol açar.
BEYİN SAPI
Pons ve bulbustan (medulla oblongatadan) oluşur. Santral sinir sisteminin yukarı ve aşağı düzeyleri arasında tüm mesajları iletmekten beyin sapı sorumludur. 5.-12. Kraniyal sinirler beyin sapından çıkarlar. Beyin sapı, talamus ve hipotalamus retiküler formasyonu (yerçekimi etkisine karşı koymak üzere sürekli kas uyarımını kas tonusunu sağlayan ve korteksi sürekli ve yaygın olarak uyararak uyanıklık ve bilinçliliğe katkıda bulunan bir nöral ağ) oluştururlar.
Pons serebellumun ventralinde bulbusun rostralindedir. 5.,6.,7., ve 8. Kraniyal sinirlerin çekirdekleri pons içindedir ve bu sinirler ponsu bulbustan ayıran bir oluk içinden pons dışına çıkarlar.Kortikospinal traktuslar (piramidal traktuslar) bu seviyede henüz çaprazlaşmamışlardır ve bu seviyedeki bir lezyon kontrlateralde istemli hareket kaybına yol açacaktır.
Bulbus beyin sapının pons ile spinal kord arasında kalan parçasıdır. 9., 10., 11. ve 12. kraniyal sinirlerin çekirdekleri bulbus içindedir. Kortikospinal traktustaki liflerin büyük kısmı bulbus içinde karşı tarafa geçer (çarpraz yapmaktadır).
Serebellum kafatasının posterior fossa bölümündedir ve küçük bir orta hat lobu ve iki büyük lateral hemisferden oluşur. Serebellum kişiyi uzay içinde oryante tutmaktan, hareketleri kontrol etmek veya durdurmaktan ve ellerin ince hareketlerinden sorumludur.
Serebellumun destrüktif lezyonları dengesizlik, yalpalama, intansiyonel tremor (istirahat halindeyken olmayan ama kişi ellerini bir şey yapmak için hareket ettirdiğinde ortaya çıkan tremor= aksiyon tremoru) ve hareketleri hızlı değiştirememeye yol açar.
BEYNİN DOLAŞIMI
Beynin arteriyal dolaşımının %80’i internal karotid arterler,%20’si vertebral -baziler arterler tarafından sağlanır.Her bir internal karotid arter,anterior serebral ve orta serebral arterlere ayrılarak sonlanır.Baziler arterden çıkan posterior serebral arter,internal karotid arterin bir dalı olan posterior kommunikan arterle birleşir.İki anterior serebral arteri anterior kommunikan arter birleştirir.Bu vasküler ağ,beyin tabanında oturur ve Willis Poligonunu adını alır. (Şekil 5)
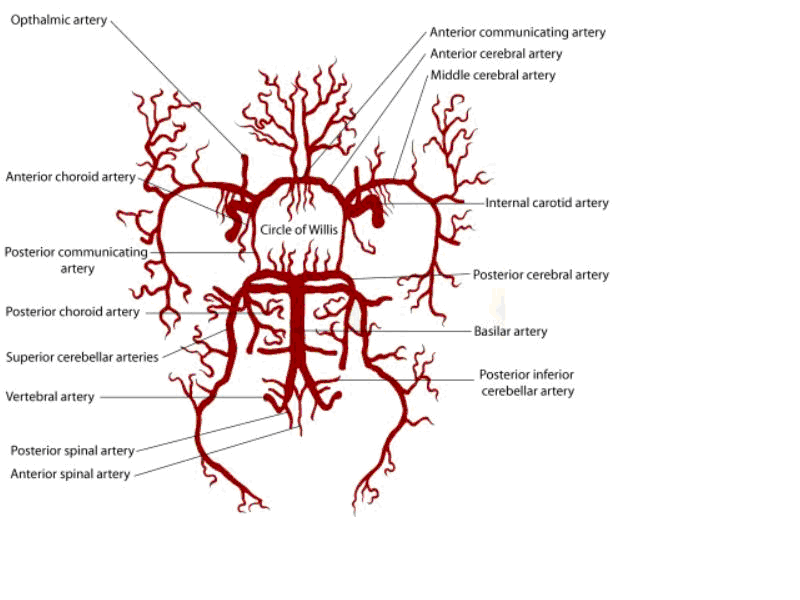
Şekil 5 Beynin arteriyel dolaşımı (neuro4students.wordpress.com’dan alınmıştır)
MEDULLA SPİNALİS
Bulbus aşağıya doğru Medulla spinalis (spinal kord) ile devam eder. Spinal kord erişkinlerde boyu 40-45 cmolan silindirik bir nöral yapıdır.Anterior median fissür ve posterior median sulkus spinal kordu iki simetrik parçaya böler. Her bir yarı parçada gri ve beyaz cevher bulunur. Gri cevher spinal kordun iç kısmında (merkezinde) bulunur. Ön boynuz adı verilen anterior gri cevher spinal kordun motor kısmıdır, periferik sinirlerin ön köklerini (ön radiksler) oluşturan nöronların somaları burada oturur. Arka boynuz adı verilen posterior gri cevher spinal kordun duyusal (afferent) kısmıdır. Spinal kordun beyaz cevheri spinal kordun segmentlerini birbirine ve beyne bağlayan traktuslardan oluşur.
Medulla spinalista 3 ana kordon vardır:
Anterior beyaz kordon, anterior median fissür ile anterolateral sulkus arasında bulunur ve ventral kortikospinal traktusun dessendan (inen) lifleri ile ventral spinotalamik traktusun assendan (çıkan) liflerini içerir. Ventral kortikospial traktus istemli hareket ile ilgili iken ventral spinotalamik traktus basit temas duyusunu iletir.
Lateral beyaz kordon anterolateral ve posterolateral sulkuslar arasında bulunur ve lateral kortikospinal traktusun dessendan lifleri ile spinoserebellar traktus ve lateral spinotalamik traktusun assendan liflerini içerir.
Lateral kortikospinal traktus istemli hareketten sorumludur.
Spinoserebellar traktus bilinçsiz propriyosepsiyonu (derin duyu) iletir.
Lateral spinotalamik traktus ağrı ve ısı duyularını taşır.
Posterior beyaz kordon posterolateral ve posterior median sulkuslar arasında bulunur. Bu kordonda fasikulus grasilis ve fasikulus kuneatusun assendan lifleri bulunur ve bu traktuslar vibrasyon, eklem pozisyon, pasif hareket ve 2 nokta diskriminasyonu gibi diskriminatuar temas duyularını taşır.
Spinal sinirler 31 çifttir, her biri bir ön (motor), bir de arka (duyu) kökten oluşur.Spinal sinirler 8 servikal, 12 torakal, 5 lomber, 5 sakral ve 1 koksigeal çift olarak gruplanır.
Ön kök motor kök olup anterior ve lateral gri cevherden başlayan ve periferik sinirler ve kaslara giden efferent liflerden oluşur.
Arka kök duyu kökü olup nöron somaları dorsal kök ganglionunda oturan afferent liflerden oluşur.
Bir spinal refleks, spinal kordun aynı seviyesinde bulunan bir afferent bir de efferent nöron içerir. Bu refleks arkının temelini intakt bir duyu kısmı (afferent), spinal kordda işlev gören sinapslar, intakt bir motor kısım (efferent) ve tepki verme yeteneğine sahip bir kas oluşturur. (Şekil 6)
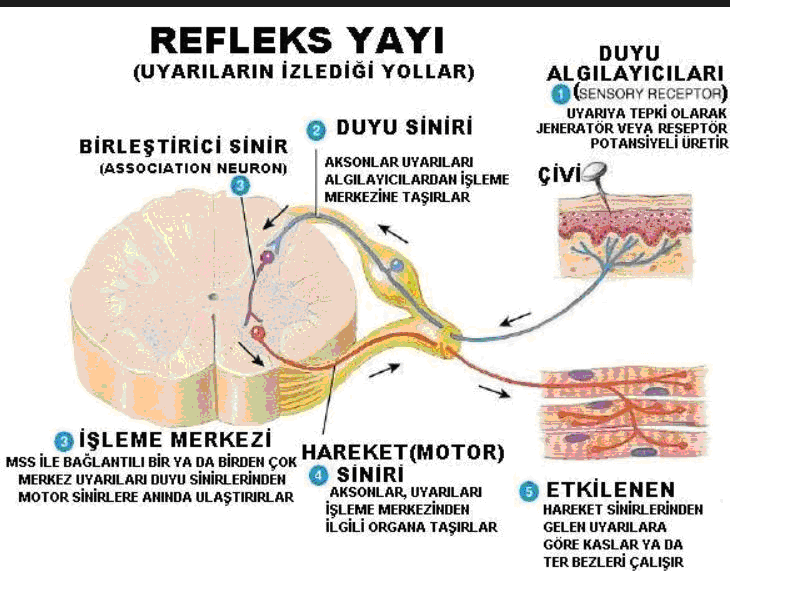
Şekil 6. Refleks yayının şematik görünümü (muhteva.com’dan alınmıştır)
Spinal refleks arkının afferent duyu parçası sadece refleks arkında değil, duyuların bilinçli olarak algılanmasında da önem taşır.Ağrı ve ısı duyularını taşıyan sinir lifleri arka kökten spinal korda girerler ve 1-2 spinal segment içinde karşı tarafa geçerler (çarpraz yaparlar). Karşı taraftaki lateral spinotalamik traktus içinde yukarıya çıkarlar, beyin sapı ve talamustan geçerler ve pariyetal lobun postsantral girusumda sonlanırlar.
Kaslar, tendonlar ve eklemlerden gelen proprioseptif duyuları taşıyan lifler arka kökten girerler, bir kısmı refleks arkına katılırlar diğerleri doğruca arka kordon içine karışırlar ve fasikulus grasilis ve kuneatus içinde, bunların bulbustaki ipsilateral çekirdeklerine varana kadar yukarı çıkarlar, medial lemniskus içinde karşı tarafa geçerler (çarpraz yaparlar) talamusta sinaps yaptıktan sonra pariyetal lobun postsantral girusunda sonlanırlar. Diğer propriyoseptif lifler ise çarpraz yapmış veya yapmamış olarak spinoserebellar traktuslar içinde yukarı çıkarlar ve serebellumda sonlanırlar. (Şekil 7)
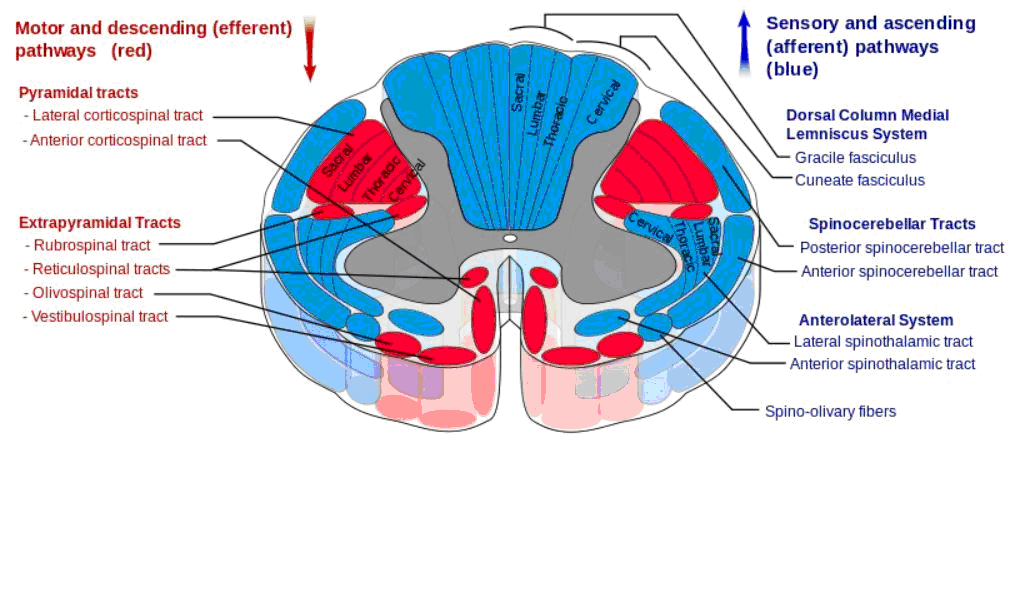
Şekil 7.Medulla Spinaliste inen ve çıkan yolların şematik görünümü (wikipedia.org’dan alınmıştır)
Ağrı-Isı yolarının(spinotalamik traktus) bir lezyonu ister beyin sapında ister spianl kordda olsun lezyon seviyesinin altında ve kontrlateralde olmak üzere ağrı-ısı duyusu kaybına yol açacaktır.
Bilinçli propriosepsiyon (ekstremitelerin pozisyonun ve hareketlerini hissetme yeteneği) ve diskriminatuar teması taşıyan arka kordom yollarının spinal seviyedeki bir lezyonu, lezyon seviyesinin altında ve ipsilateralde olmak üzere bu duyularda kayba yol açar.
Basit dokunma duyusu, bu iki yolla birden taşındığından her iki yolun özelliklerini birlikte içerir. Sonuçta tek taraflı spinal kord lezyonlarında basit dokunma tipik olarak korunur çünkü bu duyuyu taşıyacak alternatif yollar vardır.
Tüm duyu yolları eninde sonunda karşı tarafa çarpraz yaparlar, talamusta sinaps yaparlar ve beynin primer duyu bölgesinde (pariyetal korteksin postsantral girusunda) sonlanırlar. Bu nedenle primer duyu korteksindeki bir lezyon ağrı-ısı propriosepsiyon, basit ve diskriminatuar temas duyularında defisite yol açacaktır.
Propriosepsiyonun bilinçli ve bilinçsiz komponentleri vardır.
Bilinçli yol talamus ile serebral korteksi bağlayarak kişinin ektremitesinin pozisyonunu bilmesini sağlar.
Bilinçsiz yol (spinoserebellar traktus) bilinçsiz bir organ olarak kabul edilen serebelluma bağlanır ve kişinin hangi eklemini fleksiyon veya ekstansiyona getireceğini düşünmesine gerek kalmadan yürümesini ve diğer karmaşık hareketleri yapmasını sağlar. Karşı tarafa çarpraz yapan diğer duyu yollarından farklı olarak spinoserebellar traktus büyük oranda ipsilateral seyreder.
Genelde serebellumun bir tarafı vücudun aynı tarafını kontrol eder. Bu nedenle serebral lezyonlar kontrlateral defisite (güç veya duyu kaybı) yol açarken, serebellar lezyonlar ipsilateral bozukluğa yol açma eğilimindedir, bunlar tipik olarak ataksi (hareketlerde koordinasyon bozukluğu,dengesizlik) şeklinde ortaya çıkarlar.
Kortikospinal traktus ve ilişkili motor yollar spinal kordda, spinal kordu terk etmeden hemen önce sinaps yaparlar. Bu anatomik özellik önemlidir çünkü bu sinaps seviyesinin yukarısındaki motor nöronlara üst motor nöron, bu sinapstan sonra yer alan ve periferik sinirleri oluşturan nöronların somaları ve bunların periferdeki uzantılarına alt motor nöron denir. Üst ve alt motor nöron hasarları farklı klinik belirtiler verirler. Her ikisindeki lezyon güçsüzlük yaratsa da ortaya çıkan klinik tablo farklıdır. (Tablo 1)
|
Üst Motor nöron defekti Alt Motor nöron defekti |
|
Spastik tarzda güçsüzlük Flask tarzda güçsüzlük Belirgin kas atrofisi yok Belirgin kas atrofisi Fasikulasyon ve fibrilasyon yok Fasikulasyon ve fibrilasyon DTR hiperaktif DTR hipoaktif Patolojik refleks var Patolojik refleks yok |
Tablo 1. Üst ve alt motor nöron tutuluşlarında klinik bulgular
Kranial Sinirler
Serebral lezyonlar kraniyal sinirleri şu şekilde etkileyebilir:
a) 1. Kraniyal sinir(Nervus olfaktorius)
Bu sinir orta hattın karşısına geçmez dolayısıyla unilateral kortikal lezyonlar ipsilateral anozmi (koku duyusu kaybı) yapar.
b) 2. Kraniyal sinir (Nervus optikus), 3.Kraniyal sinir (Nervus okulomotorius), 4.Kraniyal sinir (Nervus Trochlearis) ve 6. Kraniyal sinir (Nervus Abducens).
Bir serebral hemisferin tahrip olması sadece kontrlateral gözde sınırlı olan görme kaybı veya oküer paralizi yapmaz. Her iki göz de kısmen etkilenir. Motor disfonksiyon olarak her iki göz de kontrlateral tarafa bakamaz (gözler beyindeki lezyon tarafına bakar). Duyusal disfonksiyon olarak her iki göz de kontrlateral görme alanını göremez. Pupilin ışık reaksiyonu konsansüeldir yani bir gözden gelen ışık bilgisi 2. Kraniyal sinir aracılığı ile beyin sapına iletilir ve buradan 3. kraniyal sinir aracılığı ile her iki göze de uyaran gelir ve her iki pupil de daralır. Bu beyin sapı merkezli bir reflekstir üst serebral lezyonlarda etkilenmez.
c) 5. Kraniyal sinir (Nervus trigeminus)
Serebral bir lezyon kontrlateral yüz yarısında duyu kaybına neden olur.
d) 7.Kraniyal sinir (Nervus Fasialis)
Serebral lezyonlar yüzün sadece alt yarısında ve kontrlateral olarak paralizi yaparlar çünkü alın ve göz kapakları her iki hemisferce (bilateral) innerve edilmektedir.
Fasial sinirin kendisi hasar gördüğünde ipsilateralde alın ve göz kapaklarını da içeren total hemifasial paralizi olur, hasta o taraftaki kaşını kaldıramaz ve gözünü kapatamaz.
e) 8. Kraniyal sinir (Nervus vestibulokoklearis)
İşitme kaybı kulak ile beyin sapı arasındaki fokal lezyonlarda görülür. Bir hemisferdeki bir lezyon ancak hafif bir defisit yapar çünkü bir kulaktan gelen işitsel uyaranlar her iki hemisfere de giderler.İşitme yolları,beyin sapına girer girmez her iki serebral hemisfere de giden ipsilateral ve kontrlateral yollara ayrılırlar.
Vertigo (baş dönmesi) periferik vestibuler yapılarda vestibuler sinirde veya beyin sapında (nadiren de kortekste) bir defisiti düşündürür.Beyin sapı ve spinal korddan geçen uzun duyu veya motor traktusların tutulumuna işaret eden beyin sapı bulguları tabloya eşlik ediyorsa beyin sapı kaynaklı olması daha olasıdır.
f) 9. Kraniyal sinir (Nervus glossofaringeus), 10.kraniyal sinir (Nervus Vagus), 11. Kraniyal sinir (Nervus aksesorius) ve 12.kraniyal sinir (Nervus hipoglossus)
12.kraniyal sinir dışındakiler unilateral serebral lezyondan belirgin etkilenmezler. Dilin kontralateral yarısında güçsüzlük bazen unilateral serebral lezyonlarda görülsede, 12. Kraniyal sinirin kendisindeki bir lezyonda çok daha belirgin olarak ortaya çıkar ve lezyon ile ayni taraftadır (Tablo 2).
PERİFERİK SİNİR SİSTEMİ LEZYONU (PSS) MU ? YOKSA SANTRAL SİNİR SİSTEMİ (SSS) LEZYONU MU ?
Bir dermatom boyunca olan duyu kusuru özellikle o bölgede ağrı da eşlik ediyorsa, periferik sinir lezyonunu düşündürür.
Periferik sinir sistemi (PSS) nisbeten belirgin sınırlı dermatomlara bölünmüşken, santral sinir sisteminde (SSS) böyle bir bölünme yoktur.
SSS içindeki duyu traktuslarının lezyonları spesifik dermatomal defisitlerden ziyade karakteristik olarak bir ekstremitede, bir taraf vücut yarısında genel defisite yol açarlar. Ek olarak SSS lezyonları ağrıya neden olmaktan ziyade duyu kaybı yaparlar, bunun istisnası nadir görülen bir tablo olan talamik ağrı sendromudur. PSS ve SSS lezyonları arasında daha ileri ayrım yapmak için alt ve üst motor nöron bulguları kullanılabilir (Tablo 1).
Spinal sinir köklerinin periferik sinir pleksuslarının ve her bir periferik sinirin lezyonlarına ait defisitler birbirinden farklıdır çünkü periferik pleksuslar ve periferik sinirler birkaç farklı spinal kökten lifler alarak oluşurlar; bu defisitler oldukça karmaşık ve birbirine benzeyen tablolara yol açabilirler.(Şekil 8)
LEZYON SPİNAL KORDDA MI? BEYİN SAPINDA MI? KAPSULA İNTERNADA MI? YOKSA SEREBRAL KORTEKSTE Mİ?
Üst motor nöron bulgularının spinal dermatomal defektlerle birlikte olması, spinal sinir kökünü de tutan bir SSS lezyonundan daha çok bir spinal kord lezyonuna işaret eder (Örneğin Babinki pozitifliği + seviye veren duyu kusuru gibi). Ek olarak dissosiye duyu kusuru (sol bacakta ağrı-ısı,sağ bacakta propriosepsiyon kaybı) olması bir spinal kord lezyonuna işaret eder.Tek bir lezyon ancak spinal kord seviyesinde olursa bu defisiti yaratabilir.Vücudün belli bir bölgesinden gelen farklı duyular spinal kordun iki tarafından birine yayılırlar.Spinal kord düzeyinden daha yukarda farklı duyuların yolları beyin sapı ve beynin aynı tarafında seyrederler.
Kraniyal sinir disfonksiyonu lezyonun foramen magnumun yukarısında olduğunu gösterir.
Eğer bir tarafta bir kraniyal sinir defisiti varsa ve buna kontralateral ekstremitede bir hemiparezi veya hemi-hipoestezi eşlik ediyorsa (ör:sağ periferik fasial paralizi + sol hemipleji) hastada beyin sapı lezyonu olduğunu düşündürür.
Böyle bir vakada serebral korteks lezyonu ekarte edilir çünkü o durumda defisit kontrlateral tarafta sınırlı kalmalıdır (örneğin:sol santral fasial paralizi + sol hemipleji).
Kraniyal sinirlerin aşağıdaki biçimde tutulumlarının herhangi biri mevcutsa bir serebral korteks lezyonundan ziyade bir kraniyal sinir veya beyin sapı lezyonu düşünülmelidir:
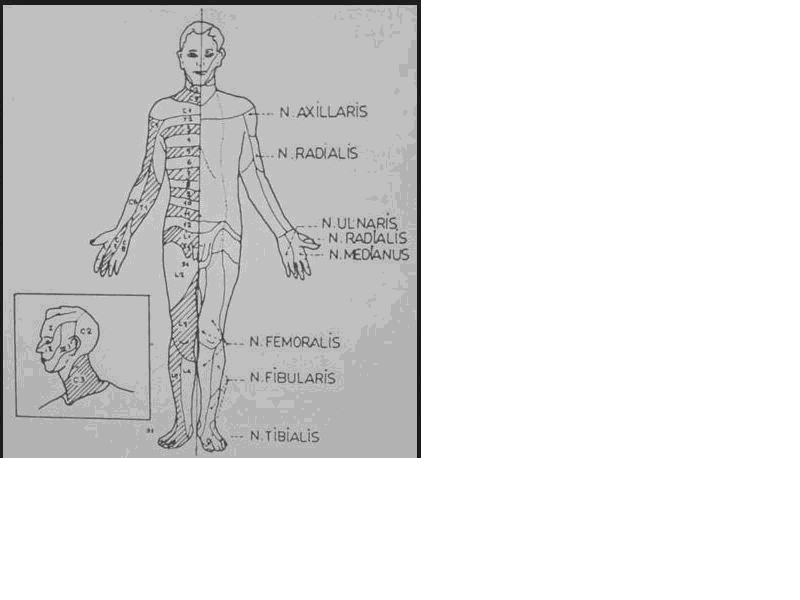
Şekil 8. Dermatomlar ve periferik duyusal sinirlerin innervasyon alanları (İ.Ü İstanbul Tıp Fakültei Nöroloji Anabilim Dalı Öğretim üyeleri,Nöroloji, 2. Baskı Kitabından alınmıştır)
|
Bir gözde görme kaybı (2.kranial sinir) Pupil anizokorisi veya bir gözde göz küresi hareketlerinde paralizi(3., 4. veya 6. kranial sinir) Masseter kasında belirgin unilateral güçsüzlük (5.kranial sinir) Unilateral total(periferik)fasial paralizi (7. kranial sinir)) Unilateral işitme kaybı (8. kranial sinir)) Yutma güçlüğü (9. ve /veya 10. kranial sinir)) Seste kısıklık ve çatallanma (10. kranial sinir)) Omuz kaldırma veya başı çevirme güçlüğü (11. kranial sinir))
|
Tablo 2. Kranial sinir lezyonlarının klinik bulguları
Serebral korteksin kraniyal sinirleri bilateral innerve etmesi unilateral serebral lezyonda bu tür kraniyal sinir bulguları olma olasılığını ortadan kaldırır.
Serebral korteksin veya kapsula internanın ( serebral korteksten kalkan motor liflerin beyin sapına giderken geçtikleri küçük bir bölge ) bilateral lezyonları multiple kraniyal sinir defisitlerinin görüldüğü pseudobulber paralizi tablosunu yaratabilir.Hasta mimik ve dil kaslarının hareketlerinde, çiğnemede, yutmada konuşmada ve solumada güçlük çeker. Ek olarak uygunsuz gülme veya ağlama krizleri de olabilir. Serebral korteksteki bir lezyonu kapsula internadaki bir lezyondan ayırmak güç olabilir.Yüksek kortikal fonksiyonlarda bir bozukluk olması bir serebral korteks lezyonuna işaret eder. Bu bir agnozi(karmaşık algılarda bozukluk ör:görme sağlam olduğu halde gördüğü şeyin ne olduğunu anlama yeteneğini kaybetme gibi), bir apraksi(karmaşık motor yeteneklerde bozukluk ör:tarağı tanıdığı halde nasıl kullanacağını bilememe gibi) veya afazi( seste basit bir çatallanma veya monoton konuşmanın aksine karmaşık lisan fonksiyonlarında bozukluk ör:söylenenleri anlayamama veya hatalı kelimelerle konuşma gibi) şeklinde olabilir.
SEREBELLAR LEZYON MU? YOKSA BAZAL GANGLİON LEZYONU MU?
Kaslarda güçsüzlüğün aksine hareketlerde gariplik, beceriksizlik hem serebellar hemde bazal ganglion lezyonlarının karakteristiğidir. İstemli amaçlı hareketlerde gariplik beceriksizlik (ör:intansiyonel tremor,ataksi gibi) serebellumda veya serebellumun bağlantı yollarında bir lezyona işaret eder. İstemsiz hareketler (örneğin :istirahat tremoru = ritmik özelliği belirgin titreme ; kore =hızlı,aritmik,düzensiz,genelde extremitelerin uç kısımlarını tutan amaçsız hareketler; atetoz=yavaş amplitüdlü,yılanvari hareketler) bazal ganglion lezyonlarının karakteristiğidir.
ANAMNEZ VE SPESİFİK SEMPTOMLAR
Anamnez alma diğer tıbbı branşlarda olduğu gibi nörolojide de muayene veya laboratuar tetkiklerinden çok daha fazla oranda yararlı bilgiler sağlar. Sadece anamneze dayanarak %75 oranında doğru tanı koyabilirsiniz, bunun üstüne muayene eklendiğinde doğru tanı oranı %85-90’a, laboratuar tetkikleri de eklendiğinde %95-99’a çıkmaktadır.
Nörolojik anamnez herhangi bir genel tıbbi anamnezin aynısı bir genel formatı izler. Ana şikayet ögrenildikten sonra mevcut hastalığın anemnezi dikkatle alınmalıdır. Ana şikayetle ilgili anamnez şu sorulara mutlaka cevap verebilmelidir:
Hasta bu şikayetiyle ilgili olarak neler hissetmektedir? Şikayeti nasıl tariflemektedir?
Şikayet ne zaman başlamış ve nasıl bir seyir izlemiştir?
Şikayeti azaltan veya artıran herhangi bir şey var mıdır?
Ana şikayetle ilişkili başka belirtiler var mıdır?
Nörolojik hastalıklarda en sık rastlanan semptomlar şunlardır:
1)Başağrısı
2)Bilinç Kaybı
3)Başdönmesi
4)Görme bozukluğu
5)Tremor (titreme)
6)Güçsüzlük
7)Uyuşma (duyu bozukluğu)
Seyrek rastlanan semptomlar:
8)Ataksi
9)Bilinç Değişiklikleri
10)Disfazi (konuşma bozuklukları)
11)Bellek bozukluğu
12)Serebrovaskuler olaylar
13)Yürüyüş ve hareketn bozuklukları
14)Ağrı
1) BAŞAĞRISI
En sık rastlanan semptom başağrısı’dır.Nöroloji polikliniklerine gelen hastaların % 35-40 ve acil servislere müracaat eden hastalrın %1-5 i başağrısı ile müracaat etmektedirler.Hastaların çoğunda migren veya gerilim tipi başağrısı söz konusudur.En az birkaç yıldır mevcut ve paterni hiç değişmeyen, sürmekte olan bir başağrısının hastanın yeni şikayetleri ile ilişkili olma olasılığı düşüktür.
Başağrısının sadece spesifik türleri olmayıp sinüzit, oküler hastalık veya diş hastalığından kaynaklanabileceğini, yani yansıyan ağrı da olabileceğini unutmamak gerekir.Viral enfeksiyonlar, ateş yüksekliği, kronik obstrüktif akciğer hastalığı ve zehirlenme gibi sistemik tablolar da başağrısı yapabilir. Hastanın başağrısına yol açabilecek bir ilaç kullanıp kullanmadığını da mutlaka sormak gerekir.
Başağrısı olan hastaya anamnezde mutlaka sorulması gereken sorular:
a)Başağrısının süresi ve zaman içinde gösterdiği seyir
Uzun yıllar boyunca ara ,ara gelen ağrı yakın zamanda başlamış bir ağrıdan daha iyi huyludur. Subaraknoid kanama (SAK) başağrısı karakteristik olarak ani başlar ve kısa sürede şiddetlenerek, bazen gökgürültüsü başağrısı tarzında hastayı doktora veya acil servise götürür.Tümöre bağlı başağrısı genelde haftalar aylar içinde hiç kesilmeyip giderek şiddetlenerek, ağrı kesicilere yanıtsız seyreder. Tekrarlayıcı, benzer başağrısı migren, gerilim tipi veya küme başağrısı olabilir.
b)Başağrısının yeri
Eğer bir başağrısı daima aynı tarafta oluyorsa, başın aynı tarafında ağrıya neden olacak altta yatan bir lezyondan şüphelenilmelidir.
Trigeminal nevralji yüzde trigeminal sinirin dağılım dallarına uyan, genellikle maksiler dalını seçer. Migren sıklıkla başın bir yarısında olma eğilimindedir ama seyrek de olsa karşı yarıda da olabilir(bilateral),bulantı ve/veya kusma,varsa görme ile ilgili öncül semptomlarla (aura) birlikte görülebilir.Sinuzit başağrıları enfekte sinus civarındadır ve bu bölge basıya hassastır. Akut kapalı açılı glokom ve üveit başağrıları göz civarındadır ve o gözde kızarıklık ve görme kaybı vardır. Gerilim tipi başağrısı sıklıkla başın tepesinde,şapka veya eşarp tarzında, ensede veya bant tarzında alın ve şakaklardadır ve gözleri de içerebilir. Menenjit ve subaraknoid kanama başağrıları başın arkasında, enseye lokalize olma eğilimindedir; başı fleksiyona getirirken ağrı sırttan aşağı doğru sıklıkla yayılır ve ense sertliği eşlik eder.
c)Başağrısının özellikleri
Hastaya başağrısını tarif etmesi istenir. Eğer yeterli tarif yapamıyorsa seçenekler verilebilir, örneğin :Zonklayıcı, şimşek çakar gibi,devamlı sıkıştırıcı,bıçak sokar gibi,nabız atar gibi vs.
Nabız atar gibi , zonklayıcı ağrılar vasküler nedenleri (migren, hipertansiyon), şimşek çakar gibi ani gelen, şiddetli kısa süren ağrılar yeri uygunsa trigeminal nevraljiyi düşündürür.
d)Başağrısının zamanı:
Başağrısının daha çok sabah mı, öğleden sonra mı, gece veya akşam başlayıp başlamadığı veya kötüleştiği sorulmalıdır.
Küme başağrıları özellikle gece gelen tek taraflı şiddetli başağrılardır. Ağrı tarafındaki gözde kızarıklık , burunda akıntı,yüzde kızarıklık olur, alkol alındığında kötüleşir.
e)Başağrısına eşlik eden semptomlar
Başağrısına eşlik eden bulantı , kusma,sık idrara çıkma ,ışık(fotofobi) ve sesten, kokudan rahatsız olma,gözde kızarma,burun akıntısı sorgulanmalıdır.
f) Başağrısını başlatan, artıran ve azaltan olaylar:
Başağrısını başlatan veya artıran, açlık, uykusuzluk veya çok uyuma, yorgunluk, sıcak, soğuk, parlak güneş veya üzüntü,sıkıntı ,sinirlilik,içki içme,öksürme,öne eğilme sorgulanmalıdır.
Başağrısını azaltan veya geçiren, ovma , masaj yapma, sıcak tutma,ilaçlar,soğuk kompres uygulama sorgulanmalıdır.
Ağrıyan yere bası yapmanın etkisi mutlaka ayrıca sorulmalıdır.
Trigeminal nevralji atakları çigneme hareketi veya yüzün belli bir bölgesine dokunmakla sıklıkla presipite olur.Vasküler başağrıları genelde alkol alımı ile provoke olurlar.
Migren açlık, uyku ritminde değişme, parlak ışıklada provoke olabilir.
Intrakraniyal basınç artışına bağlı başağrısı olan hastalarda ağrı bu basıncı daha da artıran manevralarla (öksürme,öne eğilme, uzun süre yatma) kötüleşebilir.Öne eğilme sinuzit başağrısını ve migreni şiddetlendirebilir.Genelde enfeksiyon veya enflamasyon başağrıları ağrı bölgesi üstüne direkt bası ile kötüleşir.
g)Aura (ağrı öncesi öncül belirtiler)
Başğrısı başlamadan önce ağrı henüz yokken ağrının başlayacağını haber veren öncül şikayetlerin olup olmadığı sorulmalıdır. Migrende ağrıdan önce aura olabilir. Sıklıkla gözle ilgili semptomlar olan her iki gözde birden objelerin biçimlerinin bozulması, dalgalı görme,zig-zag parlak ışıklar,skotom şeklinde görme alan defektleri olur. Daha nadir olarak başdönmesi, hemihipoestezi, hemiparezi,konuşma bozuklukları şeklinde aura semptomlarıda olabilir.
Başağrısı olan hastaya zaman varsa veya zorunlu anamnez sorularının cevapları gerektiriyorsa sorulacak diğer sorular
h)Başağrısının sıklığı
Başağrısının haftada veya ayda kaç kez olduğu sorgulanmalıdır.
ı)Başağrısının toplam süresi ve en şiddetli noktaya ulaşana kadar geçen süre
Başağrısının başladıktan sonra ne kadar sürdüğü sorulmalı fakat eğer hasta hemen ilaç aldığını ifade ediyorsa ilaç içilmezse kendi haline bırakılırsa ne kadar süreceği şeklinde sorgulama yapılmalıdır.
Migren 4-72 saat sürer ve ağrı giderek şiddetlenir 1-2 saatte maksimuma ulaşır. Küme başağrısı 15-180 dakika sürer, ağrı 5 dk da maksimuma ulaşır.Trigeminal nevralji, birkaç dakika-saniye sürer.
2-BİLİNÇ KAYBI
Kendinden geçme, kendini kaybetme, her şeyin kararması,baygınlık terimleri çok sık kullanılır ama hasta ve hekime farklı şeyler ifade ederler.Hasta bu terimleri kullanırsa ne kastettiğini açıklaması mutlaka istenmelidir.Hasta bu terimlerle gerçekten bilinç kaybını kastetmiş olabileceği gibi görme azalması veya gerçek bilinç kaybı olmaksızın çevrenin farkında olmanın azalmasını da kastetmiş olabilir.
Gerçek bir bilinç kaybı sırasında olanları hastanın hatırlaması ve size anlatması mümkün değildir. Bu nedenle bilinç kaybının öncesi ve sonrasına ait anamnezi hastadan almalı, eksik bilgiler hasta yakınlarından veya o sırada hastanın yanında olup olayı görmüş olanlardan alınmalıdır.
Bilinç kaybının nedenleri çok çeşitli (örneğin;senkop, epileptik nöbet, inme )olabilir ama ana problem ya nörolojik, ya da sistemik bir hastalıktır(sıklıkla kardiyovasküler).Bilinç kaybı şikayeti olan hastada genel fizik muayene çok değerli bilgiler verebilir çünkü nörolojik semptomlar sıklıkla sistemik hastalıklardan kaynaklanır.
Bilinç kaybı şikayeti olan hastaya anamnezde mutlaka sorulması gereken sorular:
1)Hastanın ne kastettiğinin tam olarak anlaşılması
2)Düşme ile bilinç kaybı arasındaki ilişki
3)Bilinç kaybına eşlik eden semptomlar
4)Bilinç kaybını provoke eden faktörler
5)Öz geçmişteki hastalıklar
6)Bağımlılık yapıcı madde anamnezi
7)Aile ve meslek yaşantısı
8)Soygeçmişteki hastalıklar
3-BAŞ DÖNMESİ
Baş dönmesi, sersemlik, kafada hafiflik, acaiplik ,baygınlık hissi,dengesizlik terimleri çok sık kullanılır ama hasta ve hekime farklı şeyler ifade ederler.Hasta başdönmesi dediğinde vertigo, ataksi veya başta sersemlik hissini kastediyor olabilir ve bunlar farklı patofizyolojik mekanizmalardan kaynaklanır.
Hasta bu terimleri kullanırsa, ne kastettiğini açıklamasını mutlaka istemeliyiz. Hekim açısından özellikle de ataksi ile vertigonun ayrımı önemlidir.
Vertigo kişinin kendisinin veya çevresinin döndüğünü hissetmesi şeklinde bir hareket illüzyonudur, ataksi ise hareketlerin koordinasyonunda bir bozukluğa bağlı dengesizliktir.
Başdönmesi şikayeti ile gelen hastaya anamnezde mutlaka sorulması gereken sorular:
1)Hastanın ne kastettiğinin tam olarak anlaşılması
2)Başdönmesini provoke eden faktörler
3)Başdönmesine eşlik eden semptomlar
4-GÖRME BOZUKLUĞU
Çift görme, çatal görme, bulanık görme, göze perde inmesi gibi terimler görme şikayeti olan hastaların kullanabildiği ifadelerdir. Bu terimlerden herhangi birini kullanan hastaya tam olarak ne kastettiğini mutlaka sormalısınız. Hasta bu terimlerle diplopiyi kastetmiş olabileceği gibi görme keskinliğinde azalmayı veya görme alanı defektini de kastetmiş olabilir.
Görme bozukluğu olan hastaya anamnezde mutlaka sorulması gereken sorular:
1)Hastanın ne kastettiğinin tam olarak anlaşılması
2)Görme bozukluğunun etkilendiği göz
3)Görme bozukluğunun süresi
4)Görme bozukluğunun başlangıç şekli ve syri
5)Görme bozukluğunu etkileyen faktörler
6)Görme bozukluğuna eşlik eden semptomlar (örneğin, ağrı)
5-TREMOR
Tremor ekstremitelerin distal kısmının veya başın ritmik, istemdışı, titreme benzeri hareketidir. Tremora neden olan ve en sık rastlanan ekstrapiramidal hareket bozuklukları, esansiyel tremor ve Parkinson hastalığıdır.
Tremoru olan hastaya anamnezde mutlaka sorulması gereken sorular:
1)Tremorun özellikleri (istirahatte, hareketle olması ,hangi taraftan başladığı vs)
2)Tremoru etkileyen faktörler
3)Tremora eşlik eden semptomlar
6-GÜÇSÜZLÜK
Güçsüzlük, kuvvetsizlik, halsizlik, yorgunluk terimleri çok sık kullanılır. Hasta bu terimleri parezi anlamında kas gücü kaybını veya genel bir düşkünlük, yorgunluk halini veya hareketlerde yavaşlığı veya ağrı nedeniyle hareket kısıtlılığını kastetmiş olabilir. Güçsüzlük motor sistemin bir semptomu olabilir. Kas gücü kaybının dağılımına (proksimal / distal) göre farklı semptomlar verir.
Güçsüzlük şikayeti olan hastaya anemnezde mutlaka sorulması gereken sorular:
1)Hastanın ne kastettiğinin tam olarak anlaşılması
2)Güçsüzlüğün başlangıç şekli ve seyri ( akut, kronik progresif gibi)
3)Güçsüzlüğün dağılımı ( proksimal veya distal kaslardamı lokalize olduğu sorulmalı)
7-UYUŞMA
Uyuşma hastaların çok çeşitli şeyler kastederek kullandıkları bir başka terimdir. Uyuşma, keçeleşme, hissizlik terimleri çok sık kullanılır ama hasta ve hekime farklı şeyler ifade ederler. Hasta bu terimleri kullanırsa ne kastettiğini açıklamasını mutlaka istemeliyiz. Bazı hastalar uyuşma ifadesiyle kas gücü kaybını (parezi) veya hareketlerde beceriksizliği (apraksi) veya ekstremite soğukluğunu kastederler.
Uyuşma şikayeti olan hastaya anamnezde mutlaka sorulması gereken sorular:
1)Hastanın ne kastettiğinin tam olarak anlaşılması
2)Duyu kusurunun özellikleri
8-ATAKSİ (AYAKTA DURURKEN VEYA YÜRÜRKEN DENGESİZLİK)
Ataksi ayakta dururken veya yürürken olan sürekli bir dengesizliktir.Vestibulo-okülo-serebellar kontrol mekanizmalarının bozulması ataksi yapar.Ataksisi olan her hasta vestibuler, vizüel, proprioseptif ve serebellar disfonksiyon açısından muayene edilmelidir.
Ataksi şikayeti olan hastaya anamnezde mutlaka sorulması gereken sorular:
1)Hastanın ne kastettiğinin tam olarak anlaşılması
2)Ataksinin özellikleri
3)Ataksiyi provoke eden faktörler
4)Beslenme alışkanlıklar
5)Özgeçmişteki hastalıklar
9-BİLİNÇ DEĞİŞİKLİKLERİ
Hastalar bilinç değişikliğini akıl bulanıklığı, kafa bulanıklığı gibi terimlerle adlandırabilmektedirler. Bilinç değişiklikleri dikkat eriminde, algılamada uyanıklıkta veya bunların herhangi bir kombinasyonu şeklinde olan değişiklikle ilgili olabilir.
Konfüzyonel durumlarda hasta uyaranları normal olarak alır ama bunların işlemlenmesi bozulmuştur. Deliryumda hastanın uyaranları alması ve algılaması bozulmuştur. Bilinç değişikliği şikayeti olan hastadan anamnezi yeterli alamayabilirsiniz bu durumda mutlaka ailesinden veya olaya tanıklık etmiş birinden de anamnez almalıyız.
Bilinç değişikliği şikayeti olan hastaya anamnezde mutlaka sorulması gereken sorular:
1)Bilinç değişikliğinin başlangıç şekli
2) Bilinç değişikliğine eşlik eden semptomlar
3)İlaç anamnezi
4)Bağımlılık yapıcı madde anamnezi
5)Özgeçmişteki hastalıklar
AĞRI
Başağrısı dışındaki ağrılar nörolojik hastalıkların seyrek rastlanan bir semptomudur ama hastayı çok rahatsız eder.
Ağrı şikayeti olan hastaya anamnezde mutlaka sorulması gereken sorular:
1)Ağrının dağılımı
2)Ağrının özellikleri
3)Ağrının süresi
4)Eşlik eden semptomlar
5)Provoke eden faktörler
NÖROLOJİK MUAYENE KILAVUZU
HANGİ ELİNİ KULLANDIĞI : ……………
UYANIKLIK DURUMU VE GENEL GÖRÜNÜM : ………………………………..
KONUŞMA BOZUKLUĞU : Afazi yönünden ön değerlendirme
ENSE SERTLİĞİ VE MENİNGEAL BELİRTİLER
KRANYAL SİNİRLER:
I: Koku algılama ve ayırdetme
II: Görme keskinliği, görme alanı, fundus (oftalmoskopik muayene)
III, IV, VI: Göz hareketleri, konvejans, pupillalar, nistagmus (bakış yönü, hızlı fazın yönü, frekans ve amplitüdün büyük olduğu bakış yönü belirtilecek).
MOTOR SİSTEM :
KAS KUVVETİ : 0/5 - 5/5 arası derecelendirme
Kas adı
Parezi testleri
Gerekirse büyük eklemlerin hareketi ile ekstremitelerin yerçekimine karşı hareketi tanımlanacak
TONUS :
TROFİSİTE : Kas erimesi, deri ve adneksleri ile eklemlerdeki trofik kusurlar
İSTEMSİZ HAREKET: Kore, atetoz, tik, epilepsi, fasikülasyon vb.
DUYU:
SUBJEKTİF :
OBJEKTİF :
YÜZEYEL :
DERİN :
KORTİKAL :
GERME-VALLEIX NOKTALARI :
KOORDİNASYON VE ATAKSİ : Parmak – Burun testi, Diz-Topuk testi, ardısıra hareketler
REFLEKSLER:
TENDON REFLEKSLERİ: 0= Kayıp,+/- = Azalmış, + = Normal, ++= Canlı, +++= Artmış, ++++= Polikinetik
YÜZEYEL REFLEKSLER : Karın derisi, kremaster, anal reflex
PATOLOJİK REFLEKSLER: Babinski, Hoffmann, Klonus, İlkel refleksler(yakalama,emme), Medüller otomatizma
DURUŞ VE YÜRÜYÜŞ : Tanımlama
SFİNKTER KUSURU:
MENTAL MUAYENE: Mental muayene şemasına göre yapılacak
AFAZİ, APRAKSİ, AGNOZİ:
EK BULGULAR: (Chvostek, Trousseau bulgusu gibi)
KLİNİK TABLONUN ÖZETİ : ……………………………………………………..
SENDROM : ………………………………………………………………
ANATOMİK LOKALİZASYON : ………………………………………………….
TANI OLASILIKLARI :………………………………………………………………
İNCELEME ŞEMASI : ……………………………………………………………….
GÜNLÜK GÖZLEM: Düzgün ve itinalı el yazısı ile "gözlem kağıtlarına" yazılmalı.
Nörolojik Muayene aşağıdaki bölümleri içerir:
A)Mental Durum
B)Meningeal irritasyon
C)Kranial sinirler
D)Motor fonksiyonlar
E)Refleksler
F)Duyu fonksiyonları
G)Koordinasyon
H)Yürüyüş
A)MENTAL DURUM MUAYENESİ
1)Bilinç düzeyi
Bilinç düzeyi muayenesi hastayı gördüğünüz anda başlar. Bilinci açık hasta uyanıktır, çevreden gelen uyaranlara tepki verir( çevreyle ilgilidir).
Hasta normalde uyumaması gereken ortamlarda uyuyor ama sesli uyaranla uyandırılabiliyor ve uyanık kalıp muayeneye yeterli süre koopere oluyorsa somnolans denir.
Hasta normalde uyumaması gereken ortamlarda uyuyor, sesli uyaranla uyandırılabiliyor ama çevreye ilgisini kısa sürede kaybedip tekrar uykuya dalıyor, muayeneye devam etmek için tekrar uyandırılması gerekiyorsa Letarji denir.
Eğer hasta ağrılı uyaranlarla da uyandırılamıyorsa Komada demektir. Komadaki hastanın bilinci tamamen kapalıdır ve ağrılı uyaranla bile uyandırılamaz.
BİLİNCİ AÇIK HASTANIN NÖROLOJİK MUAYENESİ
2)Konuşma(lisan fonksiyonları)
Eğer hastanın bilinci açık uyanıksa şu ana kadar spontan konuşmasını zaten duymuş durumdasınız ve cevap yada tepkilerden size anlayıp anlamadığını da biliyorsunuz.
Dizartri, artikulasyon bozukluğu demektir harfler doğru telaffuz edilemez,şarhoşvari nazone,konuşmaya benzer. Genelde dudakları (fasial paralizi), dili ve yumuşak damağı (bulber paralizi) doğrudan etkileyen veya bunların koordinasyonunu bozan (serebellar bozukluk) lezyonlarında görülür.
Disfoni, fonasyon bozukluğudur.Ses tonu ve volümü (şiddeti) etkilenmiştir (ses kısık, fısıltı halinde, çatallı veya genizden gelir tarzda). Genelde yumuşak damak ve vokal kord lezyonlarında görülür.
Disfazi söyleneni anlama ve/veya ifade etmede kısmi bozukluktur.Tam bozukluğuna afazi denir.
Motor afazi (ekspressif, tutuk):Hasta ne söylemek istediğini bilir ama duraklayarak konuşur ve gramer hataları yapar.
Sensoriyal afazi (Reseptif, akıcı) :Hastanın spontan konuşması akıcıdır ama kelimeleri yanlış kullanır.
3)Oryantasyon (zamana, yere ve kişilere)
Oryantasyon kişinin, diğer şahıslar, yer ve zamanla ilişkili olarak kendisinin farkında olması anlamına gelir.
4)Bellek Fonksiyonları (anlık, kısa sureli ve uzak)
Bilinç bozukluğu, konfüzyon veya afazisi olan hastalarda bellek muayenesi yapılamaz.
Anlık bellek:Hastaya birbiriyle ilişkisiz ve tanıdık 3 obje adı söyleyip tekrarlamasını isteyin. Tam doğru cevabı aldıktan sonar bunları aklında tutmasını ve birazdan tekrar soracağınızı söyleyin (Kısa süreli bellek= anlık bellek).
Uzak bellek:Hastaya birkaç ay-birkaç yıl önce olmuş, normal bir vatandaşın bilmesini beklediğiniz olayları ve hastanın kendi yaşantısındaki önemli olayları sorabilirsiniz.
5)Zihinsel izleme ve dikkat erimi
Zihinsel izleme bir aktiviteyi (bir olay veya düşünce olabilir) zihinden takip edebilme yeteneğidir. Zihinsel izleme kişinin eğitim düzeyiyle yakından ilişkili bir fonksiyondur. Hastadan bir kelimenin (örneğin; ‘Dünya’) harflerini düzden ve tersten teker,teker söylemesini isteyin veya hastadan 100’den 7 çıkarmasını ve bu şekilde geriye doğru yedişerli saymasını isteyin.
Hastanın harfleri düzden sayabilmesi harfleri tanıdığını, heceleme ve basit zihinsel izleme yeteneğinin sağlam olduğunu gösterir.
Zihinsel izleme dikkatin bozuk olduğu durumlardan etkilenir. Zihinsel izleme bozuk olan hastada dikkat erimi değerlendirilmelidir. Dikkat erimi bir kişinin bir anda dikkat edebildiği bilgi miktarıdır ve rakam erimi testi kullanılarak ölçülür. Hastaya giderek artan ve her biri birbirinden farklı rakamlardan oluşmuş rakam dizileri söyleyerek terarlamasını isteyin
6)Kelime haznesi
Kelime haznesi entellektüel kapasitenin önemli bir göstergesidir. Hastaya kelimeler söyleyip anlamını sorun veya bir cümle içinde kullanmasını isteyin.
Mental durum muayenesinde zaman varsa veya zorunlu muayene bulgularında bozukluk varsa yapılacak diğer muayeneler:
7)Hesap yapma(kalküli)
8)Okuma(Leksi)
9)Yazma (Grafi)
10)Obje tanıma (Gnozi)
11)Motor aktivite integrasyonu (beceriklilik, praksi)
12)Yolunu, yönünü bulma (Cografi oryantasyon,navigasyon)
13)Mantık yürütme-problem çözme
14)Soyutlama
15)Emosyonel cevaplar
B) MENİNGEAL İRRİTASYON MUAYENESİ
Posterior yerleşimli açıklanamayan başağrısı, ateş veya mental durum bozukluğu olan hastalarda meningal irritasyon muayenesi mutlaka yapılmalıdır. Menenjit, subaraknoid kanama ve tonsiller herniasyonda ortaya çıkar.
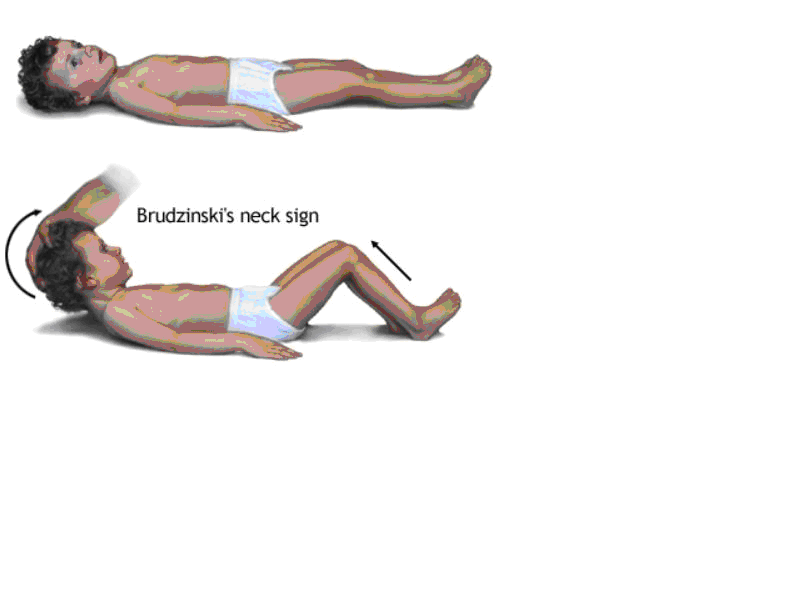
Şekil 9 Ense sertliği (Brudzinski işareti) (www.studyblue.com’dan alınmıştır)
1)Ense sertliği (Brudzinski işareti)
Hasta bacakları düz duracak şekilde sırt üstü yatırılır.Hastadan başını serbest bırakması istenir ve hastanın yan tarafına geçilerek o taraftaki elimiz hastanın çenesine konur ve diğer elle hastanın başı alttan kavranır. Normalde çene belirgin bir direnç ve ağrı olmaksızın göğse değdirilebilmelidir. Hastanın başını fleksiyona getirirken karşılaştığımız dirençten fazlasıyla karşılaşırsak buna Ense sertliği pozitif denir (Şekil 9).
2) Kernig işareti
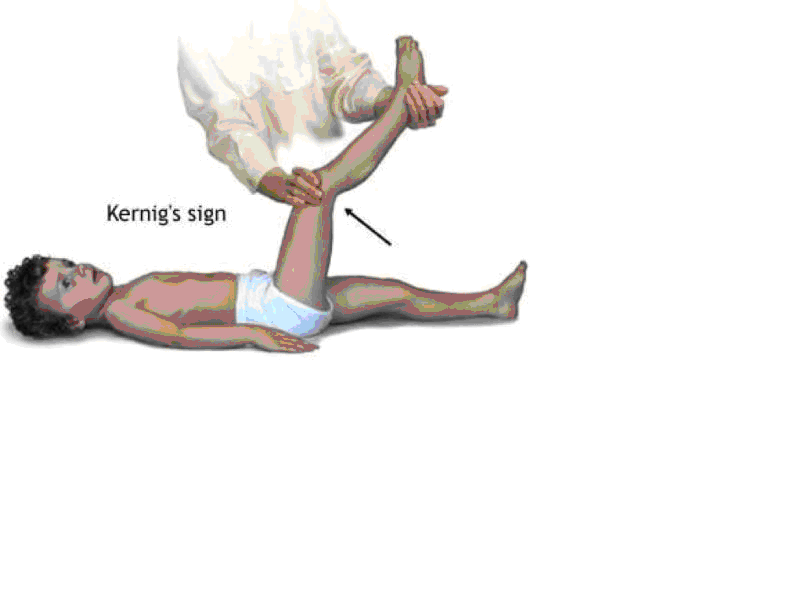
Şekil 10 Kernig işareti (www.studyblue.com’dan alınmıştır)
Hasta bacaklar düz duracak şekilde sırt üstü yatırılır ve hastanın yan tarafına geçilir. Bulunduğunuz taraftaki baldırı o taraftaki elimizle alttan kavrayıp diğer elle uyluğun üstüne koyarız. Baldırdan tutan elimizle hastanın bacağını karnına doğru itip kalça ve dizden 90 derece fleksiyona getiririz. Daha sonra baldırdaki elimizle bacağı yukarı kaldırıp dizi ekstansiyon durumuna getiririz. Hastanın herhangi bir ağrı duyup duymadığı sorulur.
C) KRANİYAL SİNİRLERİN MUAYENESİ
Kraniyal sinirler sağ ve solda birer tane olmak üzere çiftler halinde bulunurlar.
I.kranyal sinir: N. Olfactorius
II. kranyal sinir: N. Opticus
III. kranyal sinir: N. Oculomotorius
IV. kranyal sinir: N. Trochlearis
V. kranyal sinir: N. Trigeminus
VI. kranyal sinir: N. Abducens
VII. kranyal sinir: N. Facialis
VIII. kranyal sinir: N. Stato-Acusticus
IX. kranyal sinir: N. Glossopharyngeus
X. kranyal sinir: N. Vagus
XI. kranyal sinir: N. Accessorius
XII. kranyal sinir: N. Hypoglossus
I. KRANYAL SİNİR (N.Olfactorius)
Koku almayı sağlayan sinirdir. Burun boşluğu mukozasından başlayan sinir lifleri etmoid kemikten geçerek bulbus olfactorius’a ulaşır. Buradan kalkan aksonlar frontal lobların alt yüzünde tractus olfactorius’u oluşturarak arkaya doğru giderler. Koku yollarının anatomik sonlanma bölgesi iyi bilinmemektedir. Genellikle septal bölge ve temporal loba ulaştıkları kabul edilmektedir.
İşlevi : Koku alma. Lezyonunda : Koku alamama (Anosmi).
Muayene:
Burun mukozasını tahriş etmeyen ve herkesce bilinen kokular kullanılmalıdır. Hastanın gözleri kapalı olmalıdır. Burun deliklerinden biri parmak ile kapatılarak açık olanın önüne yaklaştırılan kokulu pamuk veya maddeyi (kahve, nane, limon gibi) bir iki kez koklaması istenir. Aynı şey öteki burun deliği için de tekrarlanır.
Normal Bulgu
Hasta her bir burun deliği ile kokladığını doğru adlandırmalıdır. Hastanın kokuları adlandıramamasına karşılık birbirinden farklı kokular olduğunu seçebilmesi de koku almanın normal olduğu şeklinde değerlendirilir.
Değerlendirmede Güçlükler
Burun mukozasını tahriş eden amonyak ve kolonya gibi maddeler yanıltıcı sonuç verir. Başka bir güçlük de sübjektif bir test olmasıdır. Ayrıca, burun mukozasının sık hastalanması da koku almayı bozarak değerlendirmeyi güçlendirir.
II. KRANYAL SİNİR (N. Opticus)
Görmeyi sağlayan sinirdir. Gözün retina tabakasındaki ganglion hücrelerinin uzantıları bir araya gelerek n. opticus’u oluşturur.
İşlevi:Görme impulslarının iletilmesi ve pupillanın ışık refleksinin götürücü yolunu oluşturmak.
Görme: Işık impulsu pupilladan girip göz küresini geçerek retinanın fotoreseptör tabakasına ulaşır. Bu tabakada yer alan ve ışığa duyarlı bölümleri olan rod (çomak) ve cone (koni) hücrelerinde ışık enerjisi elektrik sinyaline dönüşür. Retinadaki rod sayısı cone sayısından fazladır. Rod hücreleri daha az ışığı algılayabilir. Sayıca az olan cone hücreleri retinanın periferik bölgelerinde daha da az bulunurlar. Başlıca özellikleri görme keskinliği ve renkli görme ile ilgilidir. Burada oluşan sinyaller retinadaki bipolar hücrelere iletilir. Bu hücreler görmenin birinci duyusal nöronunu oluşturur. Bu bilgi retinanın daha dış tabakalarında yer alan gangliyon hücre tabakasına ulaşır. Gangliyon hücreleri görme yollarının ikinci duyusal nöronudur. Talamustaki corpus geniculatum laterale hücreleri görmenin üçüncü duyusal nöronudur. Bu hücrelerin aksonları oksipital lobda kalkarin fissur çevresinde yer alan primer görme korteksine ulaşır.
Muayenenin Amacı
- Görme keskinliğini ölçmek. Görme bozukluğu varsa herşeyden önce refraksiyon kusuru, retina ve lens hastalıkları gibi göze ait nedenleri ekarte etmek.
- Görme alanı muayenesi ile görme yolları veya vizüel korteksteki bir lezyonu araştırmak
- Gözdibi muayenesi ile optik sinirin kendisine ait bilgi edinmek, retina ve damarların durumunui görmek(oftalmoskopik muayene).
Muayene
Görme keskinliği yatak başında yakın için Jaeger, uzak görme için de Snellen tipi kartlarla muayene edilebilir. Güvenilir bir görme keskinliği muayenesi için, kuşkusuz, göz hekimlerinin yardımı gereklidir. Bununla beraber, kooperasyonu yerinde bir hastada gözleri teker teker kapatarak basitçe iyi görüp görmediğini sormak , ileri derecede vizyon kusurlarında ise ne kadar uzaklıktan parmak saydığını veya parmak hareketlerini fark edip etmediğini, daha ileri vizyon kusurlarında ışık duyusunun olup olmadığını tesbit edip kaydetmek basit, fakat yararlı bilgiler verir.
Görme alanı hakkında konfrontasyon perimetrisi ile kabaca fikir edinmek mümkündür. Esası, hekimin görme alanını normal kabul edip hastanın görme alanını hekiminki ile karşılaştırmaktır. Hastanın bir gözü kapatılır ve açık gözünü hekimin gözüne tesbit etmesi istenir. Sonra, hekim parmağını veya uygun bir objeyi temporal ve nazal alanların üst ve alt kadranlarında periferinden başlayıp merkeze doğru getirerek hastanın nerede gördüğünü tesbit eder (Şekil 11). Aynı şey öteki göz için de tekrarlanır. Konfrontasyon perimetrisini her iki göz açıkken yapmak da mümkündür. Böylece, özellikle temporal görme alanları hakkında bilgi edinilebilir.
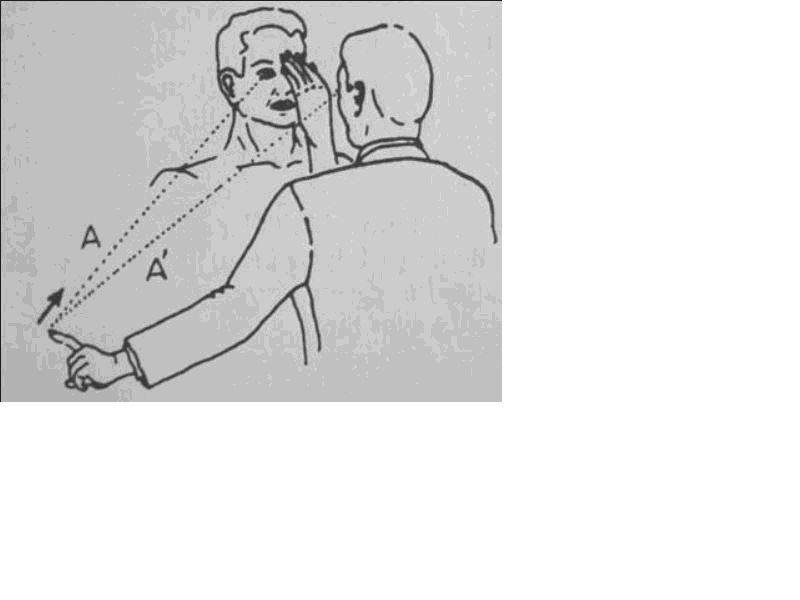
Şekil 11 Konfrontasyon testi (İ.Ü İstanbul Tıp fakültei Nöroloji Anabilim dalı Öğretim üyeleri,Nöroloji, 2. Baskı Kitabından alınmıştır)
Gözdibi muayenesi oftalmoskop ile yapılır. Pupillanın geniş olması gözdibini görmeyi kolaylaştıracağından muayene, ışığı az olan loş bir odada yapılmalıdır. Muayene sırasında hastanın uzaktaki bir objeye bakması ve gözlerini hareket ettirmemesi istenir. Sağ göze bakıldığında hekim de sağ gözü ile gözdibine bakar; benzer şekilde, sol göze bakarken de sol gözünü kullanmalıdır. Pupillanın miyotik oluşu, hastanın gözünü oynatması gibi çeşitli nedenlerle gözdibi iyi görülemeyecek olursa muayene, uyanıklık kusuru olmayan bir hastada, pupilla refleksi değerlendirildikten sonra, göze atropin vb midriatikler damlatarak yapılır Gözdibi muayenesi her nörolojik hastada muhakkak yapılmalıdır. Fundusa bakıldığında ilkin optik sinirin göz küresini terkettiği parçasını oluşturan papillayı bulup rengi ve sınırlarının netliği değerlendirilir. Papillayı, retinadaki herhangi bir damarı giderek kalınlaştığı yöne doğru izleyerek bulmak mümkündür. Normal bir papillanın tüm sınırları net bir şekilde retinadan ayırt edilebilir. Papilla içinde göze giren ve çıkan ve retinada seyreden damarlar da değerlendirilmelidir. Bunlardan daha kalın ve koyu olanlar venlerdir. Normalde, papilla çevresi ödemli olmadıkça retina damarları boylu boyunca izlenebilir. Daha sonra retinada kanama ve diğer değişiklikler araştırılır.
D) III, IV ve VI. KRANYAL SİNİRLER (N.Oculomotorius, N. Trochlearis, N.Abducens)
Bu üç sinir göz hareketlerini sağladığından üçüne birden oküler motor sinirler adı verilir.
N. Oculomotorius: Çekirdeği mezensefalondadır. Göz küresini hareket ettiren altı kastan dördünü (m. rectus internus, superior, inferior ve obliquus inferior) innerve eder. Böylece göz küresinin içe, yukarı, aşağı ve yukarı- dışa hareketlerini sağlar. Üst göz kapağını kaldırır (m. levator palpebrae superior). Taşıdığı parasempatik teller pupilla refleksinin eferent yolunu yaparak ışık karşısında pupillayı daraltır (miyozis).
N. Trochlearis: Çekirdeği mezensefalondadır. Saf motor bir sinirdir. M. obliquus superior’u inerve eder. Bu kas vertikal göz hareketi sırasında m.rectus inferior gibi aşağı bakışı sağlayan kaslardan birisidir. Anatomik olarak değerlendirildiğinde bu kasın tek başına hareketi sırasında göz küresi aşağıya ve dışa (abduksiyon) hareket eder.. Klinik uygulamada ise esas işlevi m.rectus inferior ile birlikte aşağıya bakışı sağlamak olan m.obliquus superior bu işlevin en belirgin olduğu pozisyon olan göz küresi adduksiyonda iken test edilir. Benzer şekilde dördüncü kranyal sinir felci olan hastalar da vertikal hareketin en belirgin olduğu adduksiyonda aşağı bakış sırasında çift görmeden yakınırlar.
N. Abducens: Çekirdeği ponstadır. Saf motor bir sinirdir. M. rectus externus’u uyarak göz küresini dışa çeker.
İşlevleri
Oküler motor sinirler göz kürelerinin her yöne hareketini sağlar, üst göz kapağını kaldırır, pupillayı daraltır.
Muayenenin Amacı
1-Göz hareketlerini, 2- Gözkapağını ve 3- Pupillayı incelemek, 4- Varsa nistagmusu değerlendirmek.
Göz Hareketleri
Göz küresinin içe hareketini m. rectus internus, dışa hareketini ise m. rectus externus sağlar. Bu kaslar test etmek için hasta içe ve dışa baktırılır. Vertikal göz hareketini sağlayan kaslardan üst ve alt rektus kasları vertikal hareketin yanısıra göz küresini kısmen içe, oblik kaslar ise kısmen dışa hareket ettirirler. Göz küresini hareket ettiren kaslar görme aksını sabit tutmak üzere birlikte ve dengeli bir şekilde çalışırlar. Vertikal göz hareketleri muayene edilirken göz küreleri kasların vertikal plandaki hareketini en iyi şekilde ortaya koyan pozisyona getirilir. Gözler dışa bakar durumdayken (abduksiyon) m. rectus superior yukarıya m. rectus inferior ise aşağıya baktırır. Oblik kaslar ise gözler içe bakarken (adduksiyon) test edilir. Bu sırada aşağı bakışı m. obliquus superior, yukarı bakışı ise m. obliquus inferior sağlar.
Gözkapağı
N. oculomotorius, m.levator palpebrae superioris’i uyararak gözkapağını kaldırır. Felcinde pitoz görülür. Ancak gözkapağını kaldıran ve sempatik sinirler tarafından inerve edilen bir kas daha vardır (tarsal kas). Bu nedenle, sempatik liflerin felcinde de hafif bir pitoz görülür. Ancak bu durumda hasta gözkapağını istemli olarak kaldırır. Bu iki tip pitoz arasında başka farklar da tesbit edilebilir: Okulomotor sinir felcine bağlı pitoza gözkapağı kaldırılınca pupillanın geniş olduğu (midriyazis); gözün yukarı, aşağı ve içe hareketlerinin bozulduğu görülür. Sempatik felçte ise pupilla daralmıştır (miyozis), enoftalmi vardır. Göz küresi hareketleri ise normaldir. Gözkapağının normalden daha açık olduğu durumda kapak retraksiyonundan söz edilir. Genellikle hipertiroidide görülür.
Pupilla
Pupillanın ışıkta ve yakına bakarken daralmasını, buna karşılık karanlıkta ve uzağa bakarken genişlemesini otonom sinir sistemi sağlar. Işık refleksinin getirici yolu optik sinir, götürücü yolu ise n.oculomotorius içindeki parasempatik liflerdir. Sonuçta m. sphincter pupillae kasılarak pupillayı daraltır.
Nistagmus
Nistagmus, gözkürelerinin istemsiz bir hareketidir.Horizontal veya vertikal olabilir. Bu hareket, büyük çoğunlukla gözler bir yöne doğru bakarken ortaya çıkar. Gözler nötral pozisyondayken nistagmus görülmesi nadirdir. Lateral bakışın en uç noktalarında hafif nistagmus olması normaldir, buna uç nokta-end-point-nistagmus denir.
V. KRANYAL SİNİR (N. Trigeminus)
Motor ve duyusal işlevi olan mikst bir sinirdir.
İşlevi
Yüz, saçlı derinin ön bölümü, göz, ağız, burun ve paranazal sinusların mukozasıyla dilin 2/3 ön bölümünden kalkan tüm duyu modalitelerini beyin sapındaki duyusal çekirdeklere taşır. Aynı yüz yarısındaki çiğneme kaslarını inerve eder.
Muayene
N. trigeminus’a ait yüz bölgesinin duyusu genel yüzeysel duyu muayenesinin yapıldığı şekilde pamuk (dokunma), kürdan ile (ağrı) ve sıcak-soğuk tüplerle (ısı) yapılır. Muayene sırasında sağ ve sol yüz yarısına ait duyu hastaya sorularak karşılaştırıldığı gibi trigeminal sinirin uç dalları olan oftalmik, maksiler ve mandibüler alanlar arasında bir fark olup olmadığı da sorulmalıdır.
N. trigeminus gözden gelen yüzeysel duyuyu da taşıdığından kornea refleksinin getirici yolunu oluşturur. Ucu inceltilmiş ve hastanın göremeyeceği pozisyonda – örneğin hasta muayene edilen gözün karşı tarafına baktırılarak- bir pamuk parçası korneaya değdirilir. Hastaya her iki korneaya dokunmakla hissettiği duyunun eşit olup olmadığı sorulur. Göz kapağını kırpma işlevini, refleksin götürücü yolunu oluşturan n. facialis gerçekleştirir, bu nedenle gözlerin kırpılması 7. Kranial sinir fonksiyonudur.
Motor işlev muayenesinde ise hekim iki elini karşılıklı olarak maseter ve daha sonra temporal kaslar üzerine koyarak hastanın çenesini sıkmasını ister. Böylelikle kasların kitlesi ve eşit kasılıp kasılmadığı değerlendirilir. Daha sonra hastaya ağzını açması söylenir. Çiğneme kaslarında zaaf varsa alt çenenin, kuvvetsizlik olan tarafa doğru kaydığı görülür.
VII. KRANYAL SİNİR (N. Facialis)
Başlıca motor bir sinirdir. Az sayıda duyusal sinir lifi taşır. Ayrıca parasempatik fonksiyonu da vardır.
İşlevi
Yüz kaslarını inerve eder. Dışkulak yolunda ufak bir alanın duyusunu sağlar. Dilin 2/3 ön bölümünün tad almasıyla ilgilidir. Submandibuler ve sublingual tükrük bezlerine parasempatik teller taşır. Kornea refleksinin götürücü yolunu oluşturur.
Muayene
Hastayla konuşurken bile motor fonksiyon bakımından bazı ipuçları elde edilebilir. Ağızdaki asimetri, komisürün gülerken bir tarafa kayması ilk fasyal parezi izlenimlerini sağlar.
Yüzün üst bölümüne ait kasların muayenesinde hastanın kaşlarını kaldırması, çatması, gözlerini kapatması; yüzün alt yarısını için de dişlerini göstermesi, ıslık çalması ve ağzını açması istenir. Bu sırada yüzün sağ ve sol yarısında hareketlerin aynı kuvvetle yapılıp yapılmadığına, bir asimetri bulunup bulunmadığına dikkat edilir.
İki tip yüz felci vardır. 1- Santral 2- Periferik yüz felci.
Santral Yüz Felci :Piramidal yol hastalıklarında görülür. Piramidal yolun korteksten ponstaki n. facialis çekirdeğine kadar herhangi bir noktada hastalanması santral yüz felcine sebep olur. Bu tip yüz felcinde zaaf, yüzün alt yarısını ilgilendirir. Ağız sağlam tarafa doğru kayar. Hasta dişlerini gösterirken bu daha belirgin hal alır. Buna karşılık yüzün üst yarısı sağlam kalır. Yani hasta gözünü kapatabilir, alnını kırıştırabilir. Hemiplejilerde gördüğümüz, felcin bulunduğu taraftaki ağız komisürü zaafı santral yüz felcinin tipik örneğidir.
Periferik Yüz Felci :Lezyonun n.facialis çekirdeği veya sinirin kendisinde olduğu durumlarda görülür. Kas zaafı yüzün hem üst, hem de alt bölümündedir. Hasta gözünü kapatamaz (lagoftalmi), alnını kırıştıramaz. Gözünü kapatmaya çalıştığında göz küresi yukarı doğru kayar (Bell fenomeni). Felç tarafında nazo-labiyal oluk silinir. Ağız sağlam tarafa doğru çekilmiştir. Hasta ıslık çalamaz.
VIII. KRANYAL SİNİR (N.Stato-Acusticus)
Sekizinci kafa çifti işitmeyi sağlayan n. cochlearis ile dengeyi sağlayan n. vestibularis’ten oluşur. Bu iki sinir iç kulakta yer alan koklea ve vestibülden başlar, ponstaki duysal çekirdeklerde sonlanırlar. Ponsta koklear nukleuslardan kalkan işitme yollarının büyük kısmı çaprazlaşarak temporal lobdaki işitme korteksine projete olur. Vestibüler çekirdekler ise serebellum, m. spinalis ve gözlerin konjüge hareketleriyle ilgili anatomik yapılarla bağlantılıdır. Vestibüler yolların da temporal loblara kadar ulaştığı ileri sürülmektedir.
Sekizinci kranyal sinirin temporal kemikteki canalis acusticus internus içinde n. facialis ile yakın komşuluğu vardır.
İşlevi : İşitme ve denge.
Muayenenin Amacı
Varsa, işitme kaybının tek veya iki taraflı olduğuna karar vermek. Lezyonun orta kulak veya kokleer sinirde olduğunu tesbit etmek.
Vestibüler sistem bozukluğunun içkulak, vestibüler sinir veya beyin sapındaki lezyona bağlı olduğuna karar vermek.
IX. ve X. KRANYAL SİNİRLER (N.Glossopharyngeus ve N. Vagus)
Bu iki sinir, işlevlerini birbirinden ayırmak güç olduğundan ve anatomik benzerliklerinden ötürü birlikte ele alınacaklardır.
İkisi de motor, duyusal ve parasempatik teller taşırlar. Her iki sinirin de çekirdekleri bulbustadır. Birlikte foramen jugulare’den geçip kafa boşluğunu terk ederler. Burada n. accessorius ile yakın komşulukları vardır.
İşlevleri
1- Duyu : Farinks, tonsilla ve yumuşak damağın duyusu başlıca IX kranyal sinir tarafından sağlanır. Dilin 1/3 arka bölümünün, timpan boşluğunun ve Eustachi borusunun duyusundan da bu sinir sorumludur. Vagusun dış kulak yolunda ufak bir duyusal inervasyon alanı vardır. Larinksin duyusunu da tek başına n. vagus sağlar. Her iki sinir de dura mater’e duyusal lifler verirler.
Tat alma: Dilin 1/3 arka bölümünün tat duyusunu IX. sinir sağlar.
3- Motor: N.glossopharyngeus motor lifleriyle stilofaringeal kası uyararak farinksi yukarıya doğru çeker. Farinksin diğer kaslarının ve ses tellerinin motor siniri ise n. vagus’tur.
4- Otonomik : Dokuzuncu kranyal sinir parotisin parasempatik tellerini verir. Bütün göğüs ve karın boşluğu organlarının parasempatik inervasyonu ise vagus tarafından sağlanır.
Görüldüğü gibi, bu iki sinirden birincisinin işlevi başlıca duyusaldır. Vagusun ise motor fonksiyonu ön planda gelmektedir.
Muayene
Ön değerlendirme: Hastanın sesi ve konuşmasına dikkat edilir. Nazone konuşma (burundan, hımhım konuşma) yumuşak damak felcinde görülür. Plica vocalis felcinde sesin çatlak bir tonalitesi vardır. Konuşma sırasında tükürüğünü yutma güçlüğü dikkati çekebilir. Hastaya yutma esnasında öksürüğü olup olmadığı, içtiği sıvıların burnundan gelip gelmediği sorulur.
Motor işlev: Ağzını açmış olan hastadan kuvvetli bir ekilde “Aaaa” demesi istenir. Normalde yumuşak damak simetrik şekilde yukarı kalkar. Bu sırada uvula orta hatta kalır. Farinksin iki tarafı da simetrik olarak kasılır.
XI. KRANYAL SİNİR (N.Accessorius)
Saf motor bir sinirdir. Bir kısım lifleri bulbustan, bir kısmı da servikal m. spinalis’in üst segmentlerindeki ön boynuz hücrelerinden çıkar. Kranyal kaviteyi foramen jugulare’den geçerek terk eder. Burada IX. ve X. Kranyal sinirlerle yakın komşuluğu vardır.
M.sternocleidomastoideus ve m. trapezius’un üst parçasını inerve eder.
Muayene
Sternokleidomastoid kasın muayenesi için hekim elini hastanın yüzünün sağ tarafına koyar ve ondan yüzünü aynı yöne çevirmeğe çalışmasını ister. Sol sterno- kleido -mastoid kas kasılarak belirginleşir. Hekim bu sırada sağ eliyle kası palpe eder. Aynı şey karşı taraf için de tekrarlanır. Daha sonra hekim elini hastanın alnına koyar ve başıyla elini öne doğru itmesini hastadan ister. Bu sırada her iki sterno- kleido -mastoid kas birlikte kasılır.
Yatakta yatan hastanın muayenesi de aynı şekilde yapılır. Ayrıca, sırtüstü yatan hastadan yatakta oturması istenir. Normalde baş vücuttan daha önce yataktan kalkar. Sternokleidomastoid kasların zaafında başın geri kalıp arkaya doğru sarktığı dikkati çeker.
M. trapezius’un muayenesi üst kısmı çıplak hastanın arkasına geçilerek yapılır. Kas zayıf olduğu zaman o tarafta omuz çökük durur. Kas normal konturunu kaybetmiştir. Boyun-omuz açısı genişlemiş, skapula aşağı ve dışa doğru yer değiştirmiştir. Bundan sonra hasta omuzlarını yukarı doğru kaldırırken hekim her iki omuzu kuvvetle aşağıya bastırır.
XII. KRANYAL SİNİR (N.Hypoglossus) : Dilin motor siniridir.
Muayene
Ağız açık durumda iken dilin pozisyonu, atrofi ve fasikülasyonun bulunup bulunmadığı gözden geçirilir. Sonra hastadan dilini çıkarması istenir. Tek taraflı XII. kranyal sinir felcinde dil felçli tarafa doğru sapar (lezyonla ayni tarafa). Dilin aynı yarısında atrofi görülür.
KAS KUVVETİ MUAYENESİ
Motor sistem muayenesinde kas kuvveti, kas tonusu ve istem dışı hareketler değerlendirilir. Ayrıca kas kitleri gözden geçirilip bir kas erimesi olup olmadığı kontrol edilir.
Kas kuvveti üç şekilde muayene edilir:
- Büyük kas gruplarının test edilmesi.
- Kasların tek tek test edilmesi
Büyük Kas Gruplarının Test Edilmesi
Özellikle kortiko-spinal yol lezyonlarında görülen hemiparezi (bir vücut yarısı felci), paraparezi ( her iki bacak güçsüzlüğü ) gibi büyük kas gruplarının tutulduğu hallerde başvurulur. Ekstremitelerin daha çok proksimal kas gruplarını tutan primer kas hastalıklarında da bu şekilde muayene yeterli olabilir. Boyun fleksiyonu ve ekstansiyonu; omuz abduksiyon ve adduksiyonu; önkol, bilek ve parmakların fleksiyon ve ekstansiyonu test edilir. Bunun için hasta adı geçen kas gruplarıyla ilgili eklem hareketini yaparken hekim bu harekete karşı koyar. Örneğin hasta bütün gücüyle omuzunu abduksiyon durumuna getirirken hekim bu harekete engel olarak omuzu adduksiyon durumunda tutmağa çalışır. Hastada kas gücü çok azalmışsa hiçbir direnç uygulamadan bu hareketlerin ne ölçüde yapılabildiği tesbit edilir. Bacak hareketleri de benzer şekilde test edilir.
Kasların Tek Tek Test Edilmesi
Bu muayene daha çok periferik sinir hastalıklarında uygulanır. Burada da muayenenin esası, tek bir kasın kasılması sırasında hekimin karşı kuvvet uygulayarak kas gücü hakkında fikir edinmesidir. Tutulan kaslara bakarak lezyonun hangi periferik sinirde motor kökte veya medulla spinalis segmentinde olduğu anlaşılabilir. Burada, bazı kas testleriyle ilgili resimler verilmiştir.
|
|
M. Deltoideusun muayenesi

Şekil 12b. M. Bicepsin muayenesi

Şekil 12c. M. Tricepsin muayenesi
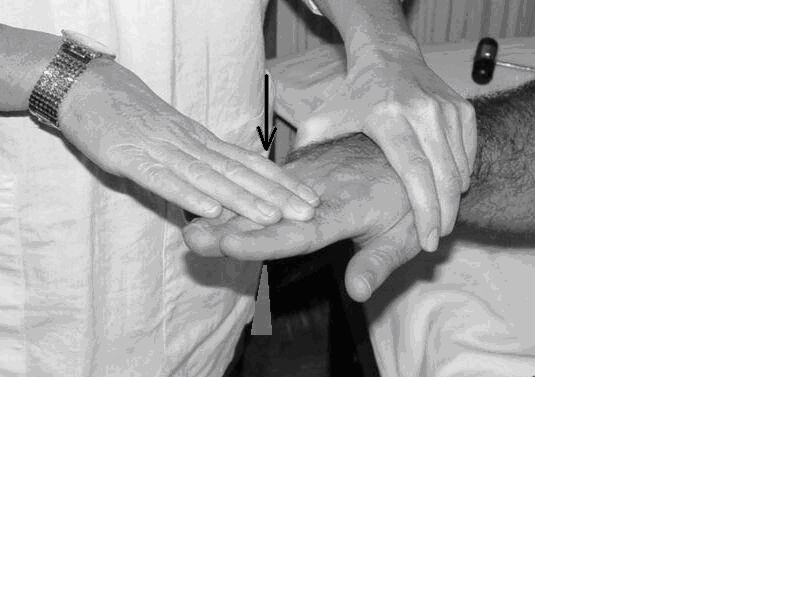
Şekil 13a. Bilek ekstensorlarının muayenesi
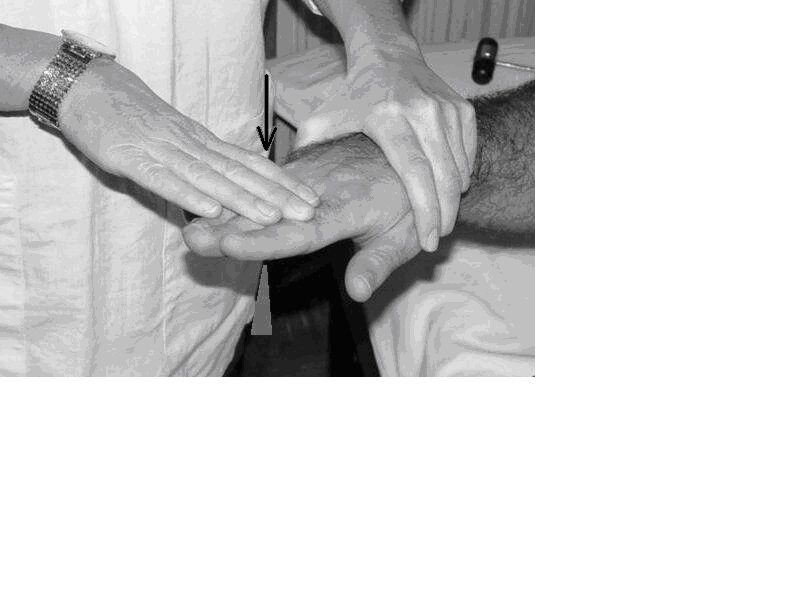
Şekil 13b. Parmak ekstensorlarının muayenesi
Şekil 13c. Parmak fleksorlarının muayenesi

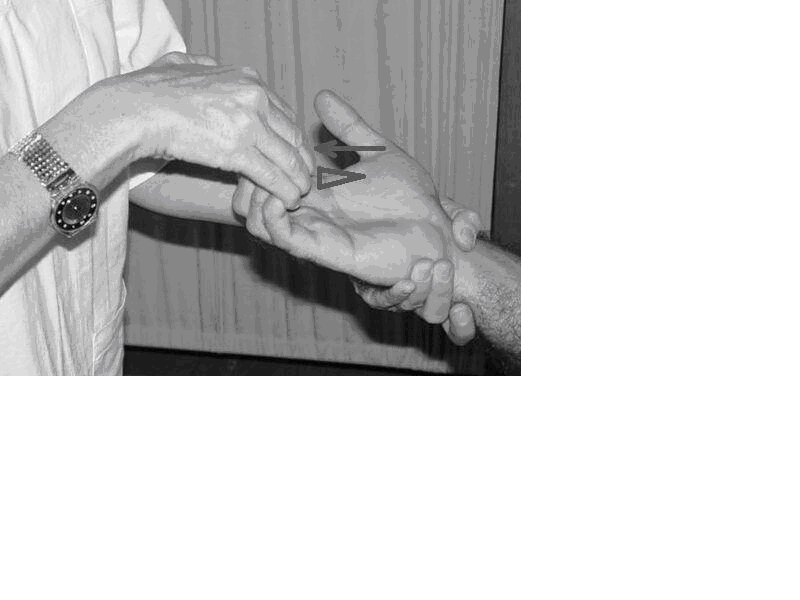
Şekil 14a. Başparmak abduksiyonunun muayenesi
Şekil 14b. İnterosseusların muayenesi

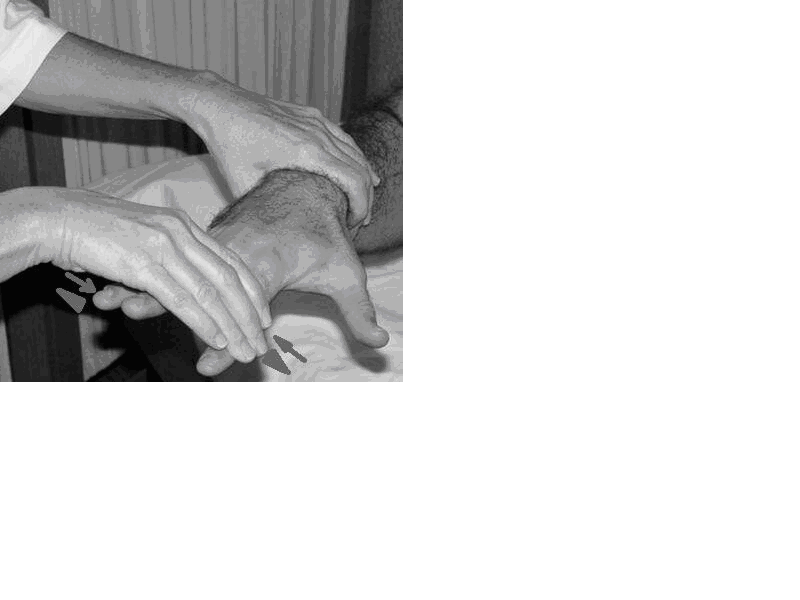
Şekil 15a. M. Ileopsosasın muayenesi
Şekil 15b M. Quadriceps femorisin muayenesi

Şekil 15c. M. Gluteus maximusun muayenesi
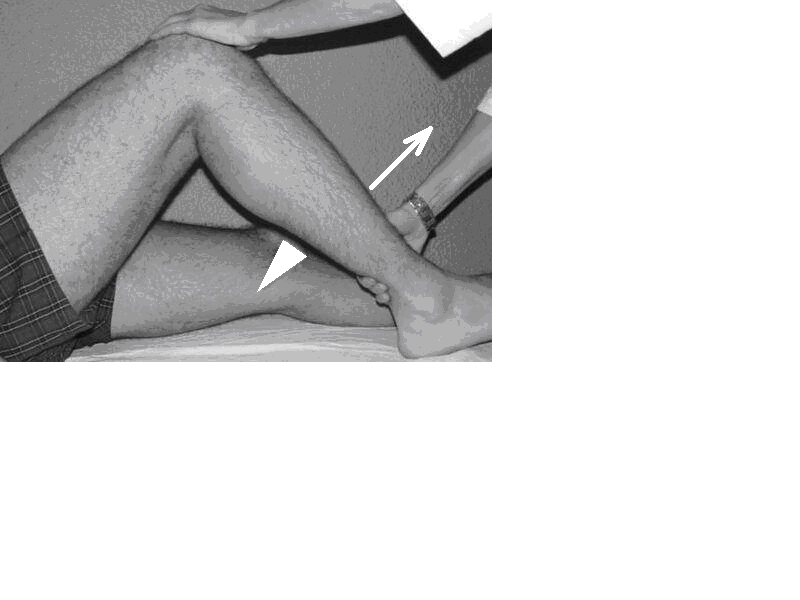
Şekil 16a Hamstring grubunun muayenesi
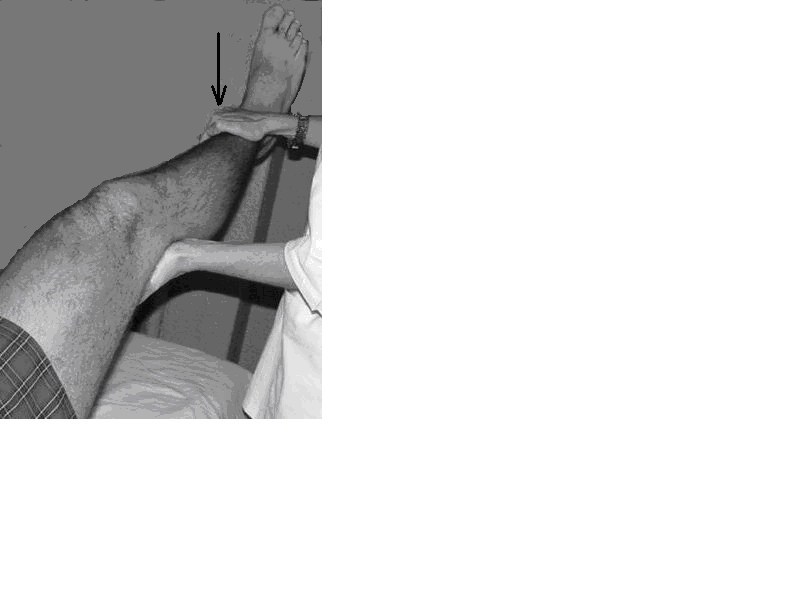
Şekil 16b. Ayak ekstensorlarının muayenesi
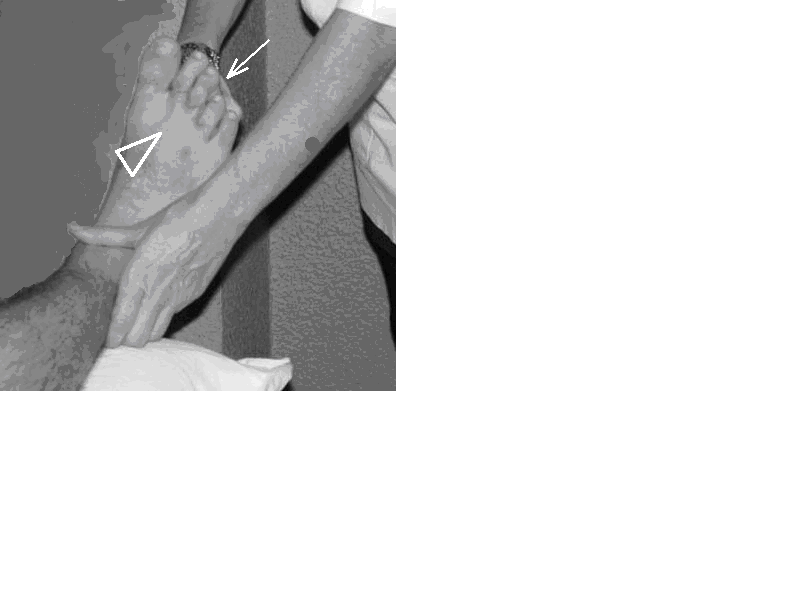
Şekil 16c. Ayak fleksorlarının muayenesi
(Resimler İ.Ü İstanbul Tıp fakültei Nöroloji Anabilim dalı Öğretim üyeleri,Nöroloji, 2. Baskı Kitabından alınmıştır)
Kas kuvveti, sıfır ile beş arasındaki sayılarla derecelendirilir:
5= Normal kas gücü
4= Kas normal hareketini yapmakta, ancak karşı yönde bir kuvvet uygulandığında yenilebilmektedir.
3= Kas yalnızca yer çekimine karşı koyabiliyor
2= Test edilen kas ancak yer çekimini ortadan kaldıran bir pozisyona getirildiğinde hareket edebiliyor.
1= Kasta ancak gözle görülebilen veya palpasyon ile farkedilen bir hareket vardır. Fakat bu, eklem hareketine sebep olmaz.
0= Tam felç
KAS TONUSU MUAYENESİ
Tonus muayenesine başlamadan önce hastada eklem deformitesi, ağrı veya başka bir nedenle hareket kısıtlılığı, kas kontraktürü bulunmadığından emin olmak gerekir.
Muayene sırasında hastayla konuşurken onun dikkatini çekmeden ekstremitelerin tonusuna bakılabilir. Kol ve bacak eklemlerine fleksiyon-ekstansiyon, abduksiyon-adduksiyon hareketleri yaptırılarak tonus durumu tesbit edilir. Tonusun normal, artmış veya azalmış olduğu kaydedilir. Varsa, hipertoninin tipi saptanır. Spastisitede bir kas veya kas grubunda antagonistine göre tonus artmıştır. Rijiditede ise agonist ve antagonist kasların ikisi birden hipertoniktir. Hastada spastisite varsa yazarken "Kolda fleksor hipertoni", "Bacakta ekstensor tonus artışı" gibi deyimler kullanılabilir", "Bacakta spastisite" de aynı anlama gelir.
Rigoru olan Parkinsonlu hastalarda dişli çark belirtisi aranır. Hekim, hastanın ön koluna yumuşak bir şekilde ardarda fleksiyon ve ekstansiyon hareketleri yaptırır. Bu sırada biseps kası bir dişli çarktan kurtuluyormuş izlenimini verir. Aynı şey el bileğinde de tekrarlanır. Hastada tonus azalmasından şüphelenince hipotonik izlenimi veren ekstremitenin boşluğa sarkıtılıp hekim tarafından sallanması da değerlendirmede yardımcı olur.
Serebellum hastalıklarında görülen pandüler refleks özellikle bacakta güzel gösterilebilir. Hasta yatağın kenarına oturup bacaklarını sarkıtır. Patella tendonuna vurulunca bacağın bir pandül hareketiyle birkaç kez öne-arkaya sallandığı görülür. Pandüler refleksteki bu gidip-gelmeler piramidal yol hastalıklarındaki polikinetik reflekslerden farklıdır. Polikinetik reflekste ekstiremitedeki hareketler ani ve sıçrayıcı niteliktedir.
Bazı kas distrofilerinde görülen miyotonik fenomen de bu arada aranır. Hastadan avucunu açıp kapaması istenir. Miyotonisi olan hastalar kas gevşemesi bozuk olduğundan bazen yumruğunu açmada güçlük çekerler. Bunlarda tenar çıkıntısına çekiçle vurunca başparmağın havaya kalktığı ve bir süre o pozisyonu muhafaza ettiği görülür
KAS ERİMELERİNİN MUAYENESİ
Hasta soyunmuş halde muayene edilmelidir. Yüz, dil, çiğneme ve boyun kaslarından başlayarak ekstremite ve gövde kasları gözden geçirilir. Gerektiğinde palpasyonla kitle ve kıvrımları hakkında fikir edinilir. Bir kas atrofisi görüldüğünde hastanın ne zaman farkettiği, ilerleyici olup olmadığı sorulur. Kas erimesinin lokalizasyonu, distal veya proksimal, simetrik veya asimetrik olduğu kaydedilir ve eriyen kas veya kaslar tek tek yazılır.
İSTEMSİZ HAREKETLERİN MUAYENESİ
İstemsiz hareketlerin tanınması hekimin gözlem gücüne bağlıdır ve onun deneyim kazanmasıyla giderek bir problem olmaktan çıkar. Hekimin ilk dikkat edeceği noktalar hareketin yeri, şekli, ne zamandan beri bulunduğu, amplitüdü, ekstremiteye yer değiştirip değiştirtmediğidir. İstemsiz hareketlerin büyük bölümü uykuda kaybolur, dikkatin başka yere çekilmesiyle azalır, heyecan ve gerginlik durumlarında artar.
DUYU MUAYENESİ
Duyu muayenesi, nörolojik muayenenin hekim ve hasta için en zor, en yorucu ve sübjektif yoruma en açık bölümüdür.
Duyu muayenesi iki aşamada yapılır: 1- Önce hastanın sübjektif yakınmaları sorulur. 2- Sonra objektif duyu muayenesi yapılır.
Sübjektif Duyusal Yakınmalar
El ve ayaklarda uyuşma, karıncalanma, keçeleşme ve iğnelenmeler periferik bir nöropatiyi düşündürür. Yumuşak bir halı üzerinde yürüyormuş hissi, bacaklarda ve gövdede sanki bir kalıp içindeymişcesine sıkışma, ayrıca elektriklenme ve benzeri duyular da derin duyu bozukluğuna işaret eder.
Hasta ağrıdan yakınıyorsa yeri, yayılması (boyundan kola, belden bacağın arkasına ve topuğa doğru, gövdede enlemesine kuşak şeklinde), süresi, niteliği (saplanıcı, zorlayıcı, künt, yanıcı), hareket ve pozisyonla ilişkisi, öksürme "ıkınma-aksırmayla artıp artmadığı sorulur.
Objektif Duyu Muayenesi
I-Yüzeyel (Eksteroseptiv), II- Derin (proprioseptiv), III- Kortikal duyular muayene edilir.
Yüzeyel Duyu Muayenesi
a- Dokunma duyusu : Ufak bir pamuk parçasını yüz ve bedenin her tarafına değdirerek muayene edilir. Hasta gözlerini kapar. Pamuğu her duyduğunda "evet"demesi istenir. "evet" demediği bölgelerde hipoestezi olduğu düşünülür. Hastanın bazen duyduğu halde haber vermeyebileceğini düşünerek ikaz edilmesi gerekebilir.
Bu muayene, kooperasyonu iyi olan bir hastada, pamuğu önce duyusu normal olduğu düşünülen bir bölgeye değdirerek ve sonra vücudun başka bölgelerinde aynı derecede duyup duymadığı sorularak ta yapılabilir. Diğer nörolojik bulgular hastadaki duyu kusurunun yüzün ve vücudun yalnız bir tarafında olduğunu düşündürüyorsa hasta ve sağlam tarafın az çok simetrik noktalarını kıyaslayarak muayene etmek de mümkündür.
b- Ağrı : Muayene iğne ile yukarda tanımlanan şekilde tekrarlanır. Biz muayenede kürdan kullanıyoruz.
c- Isı : Çapları eşit iki deney tüpünden birine sıcak(vücut ısısına yakın), diğerine soğuk su konularak ve gözler kapalı iken yapılır. Hastaya ilkin tüplerin ısı farkı öğretilir. Daha sonra vücudun değişik yerlerine değdirilen tüplerden hangisinin sıcak hangisinin soğuk olduğunu söylemesi istenir.
Yüzeysel duyu kusuru saptandığında bu alan bir vücut şeması üzerinde işaretlenir. Böyle oluşturulan bir şema duyu bozukluğunun tipini tesbit ederek sinir sisteminin hangi bölümünün hasta olduğu konusunda fikir verir.
Derin Duyu (Proprioseptif Duyu)
Pozisyon, pasif hareket, vibrasyon ve derin ağrı, duyuları muayene edilir. Bu duyu türlerine bilinçli duyu adı verilir.
a- Pozisyon duyusu : Hastanın gözleri kapalıdır. Ekstremitelerden biri belli bir pozisyona getirilerek hastadan karşı ekstremiteyi de benzer duruma getirmesi istenir.
b- Pasif hareket duyusu : Gözler kapatılır. Hastanın el veya ayak parmaklarından biri iki yandan tutularak yukarıya veya aşağıya doğru hareket ettirilir. Bu sırada hastadan hareketin yönünü belirtmesi istenir.
Dikkat edilecek noktalar :
1- Pasif hareket sırasında parmak alt ve üst tarafından tutulmamalıdır. Aksi halde hasta, hareket sırasında tutulan parmak üzerindeki basınç değişikliğini farkederek hareketin yönünü tahmin edebilir.
2- Ritmik şekilde "aşağı-yukarı-aşağı" hareket ettirmekten kaçınılmalıdır. Bu durumda hasta otomatik olarak doğru cevap verebilir.
c- Vibrasyon duyusu: Titreştirilmiş bir diyapazon ile yapılır. İlkin hastanın titreşimi öğrenmesi için klavikula veya sternum üzerine konur. Daha sonra gözler kapalı iken ekstremite uçlarında bir kemik üzerine konularak titreşimi algılayıp algılamadığı sorulur Algılıyorsa bu kez titreşin sonlandığı anı belirtmesi istenir. Böylece titreşimi algıladığı süre belirlenir. Bu süre normal gençlerde 20 saniye kadardır. Yaş ilerledikçe alt ekstremitelerde vibrasyon süresinin kısaldığı unutulmamalıdır.
Romberg delili : Derin duyu kusuru aramak için kullanılan bir testtir. Hasta ayaklarını birleştirdiği halde gözlerini kapayınca dengesi bozulur, olduğu yerde sallanmaya başlar, hatta yere düşebilir. Tabes dorsalis, m. spinais'in subakut kombine dejenerasyonu ve duyusal nöropatilerde görülür.
d- Derin ağrı : Aşil tendonu sıkılarak veya kaslar kuvvetli bir şekilde bastırılarak ağrı duyup duymadığı araştırılır.
Kortikal Duyu
Muayeneden önce hastanın yüzeysel ve derin duyusunun normal olduğundan emin olmak gerekir.
a- Stereognozi : Bir objeyi şekil, büyüklük ve yapısal özelliklerinden tanıma yeteneğidir. Muayene sırasında hastanın gözleri kapalı olmalıdır. Bu sırada eline kolayca tanıyabileceği anahtar, kalem, çakmak gibi objeler verilerek adlandırması istenir. Hastanın objeyi tanıyamamasına astereognozi denir.
b- İki nokta ayırımı : Deriye aynı anda değdirilen uçları künt bir pergeli iki ayrı nokta olarak algılayabilme yeteneğidir. Muayene sırasında gözler kapalı olmalıdır. Normalde, el parmak uçlarında 5 mm mesafedeki iki nokta algılanabilirken ayak sırtında bu mesafe 5 cm'e kadar çıkar.
c- Grafestezi : Gözler kapalı iken künt bir cisim ile deriye yazılan bir harf veya sayının tanınmasıdır. Bu amaçla en sık avuçlar kullanılır.
d- Taktil lokalizasyon : Gözler kapalı iken vücudun değişik yerlerine dokunularak bu noktaları lokalize etme yeteneği araştırılır
e- Taktil inatansiyon (Sönme fenomeni) : Muayene için yüzeyel duyunun normal olması gerekir. Hasta gözlerini kapatır. Sağ veya sol beden yarısına aynı anda birer iğne değdirilir. Taktil inatansiyonu olan hasta bunlardan yalnızca birini algılar. (Inattention=Dikkatsizlik).
Bu muayene bir başka şekilde de yapılabilir. İğne önce şüpheli beden yarısına değdirilir. Hasta başlangıçta bunu duyarken ikinci bir iğne sağlam vücut yarısına değdirildiğinde ilk değdirilen iğne fark edilmez olur.
KOORDİNASYON MUAYENESİ
İstemli hareketin koordinasyonu serebellar sistem tarafından sağlanır. Bunun için ön şart kas gücünün ve derin duyunun sağlam olmasıdır. Aşağıdaki testler uygulanır.
1. Ölçülü Hareket Testleri
Parmak- Burun Testi
a-Kol omuzdan tam abduksiyonda iken hasta işaret parmağını burnuna değdirir. Bu hareketi ardarda yapması istenir.
b-Hasta işaret parmağını karşısında oturan hekimin işaret parmağına değdirdikten sonra kendi burnuna değdirir. Bu hareketi ardarda tekrarlarken hekim her defasında parmağının yerini değiştirir.
Diz-Topuk Testi
Sırtüstü yatar durumda muayene edilir.
a. Hasta bir ayağını havaya kaldırarak topuğunu diğer bacağının dizine değdirir. Ardından ayağını tekrar eski durumuna getirir. Bu hareketi ilkin bir, sonra öteki ayağı ile ardarda tekrarlaması istenir.
b- Hasta topuğunu karşı dizine değdirdikten sonra ayağını tibya kemiği boyunca düz bir çizgi üzerinde sürterek aşağı indirir. Bu hareketi birkaç kez tekrarladıktan sonra aynı hareketi diğer ayağı ile de yapar.
Serebellar sistem hastalıklarında, hasta lezyon tarafındaki parmağını burnuna yaklaştırırken hedefi bulmakta güçlük çeker. Bu durumda parmak ya hızla buruna çarpar (dismetri), ya da buruna yaklaşırken sağa-sola, yukarı-aşağı sapmalar yaparak hedefe ulaşır. Bu son duruma intansiyonel tremor adı verilir. Parmak-burun testinin alt ekstremitedeki eşdeğeri olan diz-topuk testi de ipsilateral serebellar hemisfer lezyonunu gösterir. Hasta topuğu ile dizini bulmakta güçlük çeker veya topuğunu dizine değdirdikten sonra topuğunu bu pozisyonda tutamaz ve tibya üzerinde aşağı doğru indirdikten ayak sağa sola sapar.
2. Ardısıra Hareket Testleri
Hastaya hızlı ardısıra hareketler yaptırılır.
a. Kollarını dirsekten fleksiyona getirerek önkol vertikal pozisyonda iken her iki el ile hızlı pronasyon- supinasyon hareketleri yapar.
b. Hasta bir elini, avucu yukarı gelecek şekilde açar. Diğer elinin sırtını ve palmer yüzünü ön kolun ardarda hızlı pronasyon-supinasyon hareketleriyle açık avucuna değdirir.
c. Bir elinin parmaklarını yanyana bitiştirir. Sonra bu parmakların palmer yüzüyle diğer elinin sırtına ardarda hızlı ve küçük hareketlerle vurur.
Ardısıra hareketler de serebellar hemisfer lezyonu ile ipsilateral olarak beceriksiz, düzensiz ve yavaş bir karekter alır. Buna disdiadokokinezi adı verilir.
3. Hedefi Aşma (Past Pointing)
Hasta ile hekim karşılıklı olarak kollarını öne uzatırlar. Hasta, işaret parmaklarını hekimin işaret parmaklarının karşısına getirir. Sonra kollarını aşağıya indirir ve tekrar hekimin parmakları hizasına kadar başlangıçtaki durumuna getirir. Test, kollar yukarı kaldırılarak da yapılabilir. Gözler açık ve kapalı durumda olmak üzere uygulanır.
REFLEKS MUAYENESİ
Sırasıyla tendon refleksleri, yüzeysel refleksler ve patolojik reflekslerin muayenesi anlatılacaktır.
I- Tendon Refleksleri
Tendon reflekslerinin muayenesinde iyi bir refleks çekicine gerek vardır. Muayene sırasında hastaya verilecek pozisyon her refleks için aşağıda ayrı, ayrı tarif edilmiştir. Bu arada, hastanın kendisini rahat hissedip gevşek bırakması önem taşır. Tendona vururken refleks çekici, sapın en ucundan tutulmalı ve el bileği vuruş sırasında serbestçe hareket ettirilmelidir. Çekiç vurur gibi reflex çekici kullanılmamalıdır.
Tendon refleksleri muayene kağıdına aşağıdaki şekilde kaydedilebilir :
0 = Kayıp veya alınmıyor
± = Azalmış
+ = Normal
++ = Canlı
+++ = Artmış
++++ = Polikinetik (Bir vuruşa birkaç hareketle cevap)
Çene Refleksi
Teknik : Hasta ağzını hafifçe açar ve alt çenesini serbest bırakır. Hekim sol el işaret parmağını altdudağın altına koyar ve üzerine refleks çekici ile vurur (Şekil 17).
Normalde ya hiç cevap alınmaz veya çenede yukarı doğru hafif bir hareket hissedilir.
Periferik sinir : N. trigeminus
Segmanter inervasyon : Pons
Patolojik durum : Ponsun üzerindeki piramidal yol lezyonlarında artar.

Şekil 17 Çene refleksi muayenesi
Biseps Refleksi
Teknik : Ön kol dirsekten yarı fleksiyonda iken sol el parmağı biseps kasının tendonu üzerine yerleştirilip üzerine çekiçle vurulur (Şekil 18).
Normal cevap önkolun fleksiyonudur. Periferik sinir : N. Musculocutaneus
Segmanter inervasyon : C5, C6 m.spinalis

Şekil 18 Biceps refleksi muayenesi
Triseps Refleksi
Teknik : İki şekilde muayene edilir
a. Omuz abduksiyonda iken önkol bedene paralel pazisyonda tutularak serbestçe aşağıya sarkıtılır. Bu durumda triseps tendonuna vurulur (Şekil 19a).
b. Sırtüstü yatar durumda iken hastanın eli hafifçe tutularak önkol gövde üzerinde dirsekten fleksiyona getirilerek triseps tendonuna vurulur (Şekil 19b).
Normal cevap önkolun ekstansiyonudur.
Periferik sinir : N. Radialis. Segmenter inervasyon : C6, C7 m. spinalis .
Şekil 19a Triceps refleksi muayenesi Şekil 19b
Stiloradyal Refleks
Teknik : Kol yarı pronasyonda iken radiusun stiloid çıkıntısına vurulur(Şekil 20). Normal cevap önkolun fleksiyon ve hafif supinasyonudur. Parmaklarda da hafif bir fleksiyon görülebilir .
Periferik sinir : N. radialis. Segmanter inervasyon : C5, C6 m. spinalis.
Şekil 20 Stiloradyal refleks muayenesi
Patella Refleksi
Teknik : Hasta otururken veya yatar durumdayken bakılabilir.
a. Hasta muayene masasının kenarına oturarak ayaklarını sarkıtmış durumdayken patella tendonuna vurulur (Şekil 21a).
b. Hasta sırtüstü yatar durumdayken hekim kolunu her iki dizin arkasından geçirerek bacakları hafif fleksiyonda tutar ve patella tendonlarına sırasıyla vurur (Şekil 21b).
Normal cevap bacağın ekstansiyonudur.
Periferik sinir : N. Femoralis. Segmanter inervasyon : L2 - L4 spinalis
Şekil 21a Patella refleksi muayenesi
Şekil 21b Yatar pozisyondaki hastanın patella refleksi muayenesi
Aşil Refleksi
Teknik : İki durumda bakılabilir.
a. Yatar durumda bacak hafifçe dışa rotasyon ve dizden fleksiyona getirilir. Bu sırada muayene eden sol avucunu ayak tabanına koyarak ayağı bilekten hafifçe dorsal fleksiyona getirip aşil tendonuna vurur (Şekil 22).
b. Hasta, ayaklar yatak kenarının dışında serbest kalacak şekilde dizlerinin üzerine oturtularak Aşil tendonuna vurulur.
Normal cevap ayak bileğinin planter fleksiyonudur.
Periferik sinir : N. Tibialis. Segmanter inervasyon : S1 m. spinalis
Şekil 22 Aşil refleksi muayenesi
Yüzeysel Refleksler
Deri ve mukozanın uyarılması ile ortaya çıkan refllekslerdir. Bunlardan kornea refleksi n. trigeminus, farinks refleksi de n.glossopharyngeus ve n. vagus'la ilgili bölümlerde anlatılmıştır.
Karın Derisi Refleksi
Teknik : Hasta sırt üstü yatar. Karın derisi anahtar veya kalem gibi künt uçlu bir cisimle kaburga kenarına paralel, göbekten dışa ve pubisten yukarı-dışa doğru hafifçe çizilir.
Normal cevap çizilen bölgede karın kaslarının kasılması ve göbeğin çizilen tarafa doğru çekilmesidir.
Segmanter inervasyon: D1-L1 m.spinalis.
Şişman kişilerde ve çok doğum yapmış kadınlarda alınmayabilir. Refleks arkının bozulduğu segmanter lezyonlar D7 m. spinalis segmentinin yukarısındaki piramidal lezyonlarda alınmaz. Alınmayan karın derisi refleksi piramidal yol lezyonunun karşı tarafındadır.
Kremaster Refleksi
Teknik : Uyluk iç kısmı çizildiğinde aynı taraftaki testis yukarı çekilir.
Periferik sinir : N.Femoralis. Segmanter inervasyon: L1-L2 m. spinalis
Anal Refleks
Teknik : Perianal bölge hafifçe çizilir. Normal cevap anüs sfinkterinin kasılmasıdır.
Segmanter inervasyon : S4,S5 m. spinalis
Taban Derisi Refleksi (Plantar Refleks)
Teknik : Ayak tabanı ucu künt bir cisimle dış kenarı boyunca topuktan orta parmak metatarso-falengeal eklemine doğru çizilir. Normal cevap parmakların fleksiyonudur (Şekil 23a).
Periferik sinir: N. Tibialis . Segmanter inervasyon : S1, S2 m. spinalis.
Şekil 23a Normal plantar reflex cevabı
Patolojik Refleksler
Bunlar fizyolojik şartlarda bulunmayan, ancak santral sinir sisteminin çeşitli hastalıklarında ortaya çıkan reflekslerdir.
Babinski Delili
Taban derisi refleksinin patolojik şeklidir. Piramidal yol hastalıklarında görülür. Yukarda yazıldığı gibi taban derisi künt bir cisimle tabanın dış yanından orta metatarso-falangeal ekleme doğru çizildiğinde normalde görülmesi gereken parmakların planter fleksiyon cevabı yerine başparmağın dorsifleksiyona gelmesidir (Şekil 24). Babinski delilinin varlığında diğer dört parmakta bazen hiçbir hareket görülmez. Bazen de parmaklar yelpaze gibi birbirinden uzaklaşır. Yelpaze delili (evantay belirtisi) adı verilen bu bulgu tek başına veya başparmağın dorsifleksiyonu ile birlikte görülebilir. Her iki durum da patolojiktir ve aynı değeri taşır. Bazen taban derisinin çizilmesinde parmaklarda hiçbir hareket görülmez. Bu duruma taban derisi refleksinin cevapsız veya lakayd olması adı verilir.
Başparmağın dorsifleksiyonu, evantay cevabı veya taban derisi refleksinin cevapsız kalışı piramidal yol hastalığını gösteren ve klinik nörolojide büyük önem taşıyan belirtilerdir.
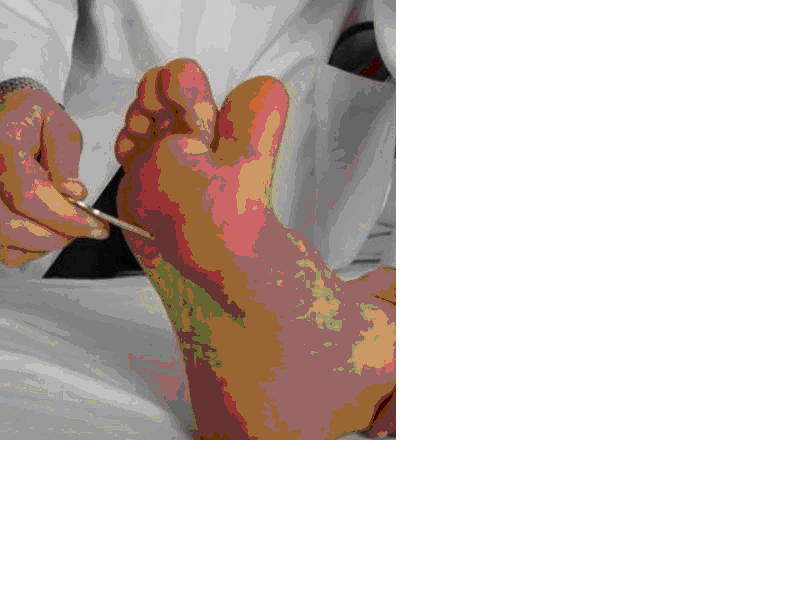
Şekil 24 Babinski delili
Dikkat edilecek noktalar
1. Taban derisi refleksi bir yaşına kadar olan çocuklarda ekstensor cevap verir.
2. Bazı hastalar taban derisinin çizilmesinden rahatsız olduklarından istemli olarak parmaklarını dorsifleksiyona getirerek uyarandan kaçmaya çalışırlar. Bu durumda Babinski delilini değerlendirmek mümkün değildir. Hastayı rahatlatıp dikkatini başka yöne çekerek ayağın dış yüzünden tabana doğru yavaşça uyararak tekrar muayene edilmelidir.
3. Cevapsız taban derisi refleksi bazen taban derisinin duyusunu veya başparmağın ekstansiyonunu bozan periferik sinir hastalıklarında da görülebilir. Bu taktirde bir önlem taşımaz.
4. Dikkatle alınması gereken bir nokta da taban derisi kalın bazı hastalarda, özellikle yeterli kuvvetle stimülasyon uygulanmadığı hallerde taban derisi refleksinin cevapsız kalabileceğidir.
Piramidal yolun hastalanmasında ortaya çıkan ve Babinski delilinde olduğu gibi ayak parmağının dorsifleksiyonu ile giden dört patolojik refleks daha vardır. Bunlara Babinski delili eşdeğerleri adı verilir.
1. Oppenheim Refleksi: Tibia kemiği baş ve işaret parmakları arasında yukardan aşağıya doğru bastırılarak aranır (Şekil 25).
2. Gordon refleksi : Baldır kasları sıkılır.
3. Schaeffer delili : Aşil tendonu sıkılır.
4.Chaddock refleksi : Dış malleolun alt kenarı künt bir cisim ile çizilir (Şekil 26).
Şekil 25 Oppenheim Refleksi muayenesi
Şekil 26 Chaddock refleksi muayenesi
(Resimler İ.Ü İstanbul Tıp fakültei Nöroloji Anabilim dalı Öğretim üyeleri,Nöroloji, 2. Baskı Kitabından alınmıştır)
DURUŞ VE YÜRÜYÜŞ MUAYENESİ
Ayakta Duruş
Hasta ayağa kaldırılır. Ayakta rahatça durup durmadığına, bir tarafa doğru yıkılma eğilimi gösterip göstermediğine bakılır. Durabiliyorsa, ayaklarını bitiştirmesi istenir. En son da gözleri kapalı olarak bir süre izlenir, Romberg delili olup olmadığına bakılır.
Yürüyüş
Hastadan serbestçe yürümesi istenir. Bu sırada adımların uzunluğuna, kolların karşı bacakla asosiye bir şekilde sallanmasına dikkat edilir. Hemiplejik, spastik, serebellar, ördekvari veya topuklayarak yürüyüş ve stepaj gibi özellikler varsa kaydedilir.
Hastayı topukları ve parmak uçları üzerinde yürütmek, muayenede gözden kaçan ayak bileği ve parmaklarıyla ilgili bir dorsofleksiyon veya plantar fleksiyon zaafını ortaya çıkarmada yardımcı olabilir.
Hastanın düz bir çizgi üzerinde yürümesi, daha sonra da bir ayağının topuğunu diğer ayağının ucuna değdirerek yürümesi (tandem yürüyüş) istenir. Özellikle sereballar sistem lezyonlarında hasta bu testleri başaramaz, sendeleyip yere düşebilir. Arka kordon tipi atakside gözler kapatılınca yürüme güçlüğü daha da artar.
Komalı Hastada Anamnez
Anamnez, her nörolojik olguda olduğu gibi, komaya neden olan patolojik sürecin natürü hakkında güvenilir bilgiler verir. Hastayı yakından tanıyan bir kişinin eski sağlık sorunları ve alışkanlıkları (diyabet, yüksek kan basıncı, kalp ve böbrek hastalığı, epilepsi, toksik madde alışkanlığı vb) konusunda vereceği bilgiler problemin çözülmesini çok kolaylaştırabilir.
Akut gelişen koma tablolarında hasta çoğu kez olaya tesadüfen şahit olan veya kendisini bilinçsiz halde bulan kişiler tarafından hekime getirilir. Bununla birlikte, bu kişiler bir epilepsi nöbetini güzelce tarif edebilir. Hastanın bulunduğu yer ve pozisyon, bir kafa travması geçirip geçirmediği sorulmalıdır.
Hastanın cebinde bulunacak bir reçete, ilaç kutusu (örneğin antikonvülziv) veya tıbbi bir kayıt önemli bir ipucu olabilir.
Hasta çevresinin bir süreden beri başağrısı, ilerleyici hemiparezi ve son günlerde giderek artan uyanıklık kusuru tanımladığı bir hastada intrakranyal yer kaplayan bir lezyon akla gelmelidir. Hastanın bulunduğu andan hekime getirildiği ana kadar geçen zamanda bilinç durumundaki değişiklikler de sorulmalıdır. Alınan cevap hızla ilerleyen bir komayı gösterebileceği gibi iyileşen bir uyanıklık kusurunu da (örneğin epilepsi komasında olduğu gibi) telkin edebilir.
Komalı Hastanın Muayenesi : Muayenede mutlaka bakılması gerekenler:
1) Vital bulgular (nabız, solunum, kan basıncı, ateş)
2) Eli yüze düşürme testi
3) Pupil çapları ve pupillerin ışık reaksiyonları
4) Göz küresi hareketleri
5) Ağrılı uyaranlara motor cevap (yüz ve ekstremitelerde)
6) Taban derisi cevabı
7) Meningeal irritasyon, ve diğerleri…
1)Vital Bulgular: Komatöz hastada ilk yapılacak şeyler nabız, tansiyon, solunum bakmaktır. Bunlarda bir problem varsa herşeyden önce kardiyopulmoner resusitasyon yapılması gerekebilir.
2)Eli yüze düşürme testi: Komanın ayırıcı tanısında fonksiyonel bilinç kaybı (histerik, konversif) ve simulasyon (kasıtlı olarak taklit) düşünülmelidir.
Hastanın eli tutulur yüzünün üstüne doğru kaldırılır ve yüzüne çarpacak biçimde serbest bırakılır. Eğer el yüze çarparsa gerçekten organik bir problemin olduğu düşünülmelidir. Eğer el yüze çarpmazsa bu durum organik bir neden olmadığını gösterir çünkü ancak bilinci açık bir hasta kendini çarpmadan koruyabilir.
3)Pupilla :Pupillaların büyüklüğüne, eşit olup olmadıklarına ve ışık cevabına bakılır .
Komalı hastada pupillalar normal büyüklükte, eşit ve ışık refleksi normal
olabilir.
2. İki yanlı ileri derecede dar pupilla (iğne başı pupilla) : Morfin zehirlenmesi,
talamus ve pons kanamalarında görülür. Talamus kanamasında ışığa cevap yoktur, gözler aşağı ve içe bakar. Pons kanamasında ise ışık refleksi korunmuştur.
3. Tek taraflı geniş ve ışığa cevabı azalmış pupilla: Anlamı: Geniş pupilla tarafındaki beyin hemisferinde kitle etkisi yapan lezyon (tümör-hematom).
Mekanizma : Kitlenin bulunduğu tarafta temporal lobun unkusu tentorium cerebelli açıklığında aşağıya doğru fıtıklaşarak n. oculomotorius ‘u bastırır. Buna temporal, unkal veya transtentoryal herniasyon denir. Unkal herniasyonda N.oculomotorius basısının erken belirtisi genellikle lezyon tarafında pupilla ışık refleksinin alınmamasıdır.Basının devamı halinde pupilla yuvarlak görünümünü kaybederek oval şekil alabilir.
Temporal fıtıklaşmanın ilk belirtisi olan, lezyon tarafında pupillanın genişlemesi nörolojik komalarda çok acil bir durumun göstergesidir. Çünkü fıtıklaşan nöral yapılar kısa bir süre sonra üst beyin sapını bastırarak ölüme yol açar.
4. İki yanlı genişlemiş ve ışık cevabı azalmış-kayıp pupilla :
Anlamı: Orta beyin yapılarının yaygın ve ağır şekilde etkilendiğini gösterir. Pupillalar genellikle 5 milimetreden büyüktür ve ışık refleksi kaybolmuştur. Koma ve komalı hastanın nörolojik muayenesi konusunu inceleyen Plum ve Posner supratentoryel yer kaplayıcı lezyon nedeniyle orta hat yapılarının aşağı doğru fıtıklaşarak üst beyin sapını iki yanlı bastırması sonucu gelişen santral transtentoyel fıtıklaşma'ya bağlı komalarda beyin işlevlerinin rostral-kaudal yönde yıkıldığını ileri sürmüşlerdir.Yazarlar bu olgularda rostrokaudal yıkılmanın değişik basamaklarını yansıtan bilinç, solunum, göz hareketleri bozukluklarını tanımlamışlardır. Bu değerlendirmede iki yanlı orta büyüklükte genişlemiş ve ışığa cevap vermeyen pupilla ölüme gitmekte olan komalı hastada ağır beyin sapı yıkımını gösteren bir bulgudur. Benzer pupilla değişikleri atropin ve aynı yönde etki eden ilaç zehirlenmelerinde de görülebilir.
4)Göz Küreleri :Gözlerin istirahat pozisyonu ile spontan ve refleks göz hareketleri incelenir.
1- Gözler kendiliğinden sağa-sola hareket edebilir (Spontan salınım hareketleri). Anlamı : Beyin sapının sağlam olduğu.
2- Gözler orta hatta ve hareketsiz olabilir. Bu durumda iki olasılık vardır : a. Beyin sapı sağlamdır, fakat o sırada göz hareketi yoktur, b. Beyin sapı işlevleri bozulduğundan bu hareketler yapılamamaktadır. İkisi arasında ayırım iki tür refleks göz hareketi aranarak yapılır :
A. Okülosefalik Refleks (Bebek gözü hareketi: Doll’s head eye movement) : Gözler açık tutularak hekim hastanın başını iki eliyle kavrar hızla sağa ve sola çevirir. Beyin sapı sağlamsa her iki göz – tıpkı bir taş bebekte olduğu gibi – başın çevrildiği yönün karşı tarafına sapar. Komanın beyin sapını etkilediği durumlarda ise bu sapma görülmez, gözler ilk pozisyonlarında kalır.
B. Okülovestibüler refleks : Gözler açık tutularak dış kulak yoluyla soğuk su enjekte edilir. Beyin sapı sağlamsa gözler yavaşça uyarılan kulağa doğru sapar-soğuğu sever,sıcaktan kaçar-. Aksi halde gözlerde bir hareket görülmez (Şekil 27).

Şekil 27 Okulo-vestibüler refleks yanıtı uygulaması (İ.Ü İstanbul Tıp fakültei Nöroloji Anabilim dalı Öğretim üyeleri,Nöroloji, 2. Baskı Kitabından alınmıştır)
5) Motor Sistem Muayenesi :Motor sistem muayenesi komalı hastayı dikkatle izlemekle başlar. Daha sonra sese ve ağrılı uyaranlara tepkileri değerlendirilir.
1- Hastanın spontan olarak kol ve bacaklarını aynı derecede hareket ettirmesi, göz kırpma, yutkunma ve esneme gibi hareketler komanın çok derin olmadığını ve belki de motor bir zaafın bulunmadığını telkin eder.
2- Hastanın bir ekstremitesini diğerine oranla daha az veya daha seyrek oynatması veya hiç hareket ettirmemesi bir hemiparezinin varlığını düşündürür. Hasta ağrılı uyaranları algılayacak bilinç düzeyinde ise ve uyaran karşısında spontan olarak az veya seyrek hareket ettirdiği ekstremitelerini iyi çekemiyorsa bu bulgu hemiparezi kanıtı olarak alınabilir.
3- Hasta ağrılı uyarana cevap veremeyecek derinlikte bir komada ise ekstremiteler arasındaki tonus farkı araştırılır. Örneğin, sedyede yatan bir hastada sağ kol göğsün üzerinde dururken sol kol yere doğru sarkmışsa ve bu kol hekim tarafından sağ kol ile aynı pozisyona getirildiğinde bile göğsün üzerinden kayarak tekrar yere doğru sarkıyorsa bu bulgu sol kolda motor zaaf olduğunu düşündürür. Aynı şeyi alt ekstremitelerde aramak için bacaklar dizden fleksiyona getirilir. Kas zaafı olan bacak, diğerine oranla, daha hızlı bir şekilde dışa açılarak düşer.
4- Komalı bir hastada bir bacağın dışa doğru dönük bulunması o bacakta bir parezinin kanıtı olabilir. Dışa rotasyonun femur boynu kırıklarında da görülebileceğini unutmamalıdır.
Komalı hastada kendiliğiden veya ağrılı uyaranla ortaya çıkan iki motor fenomen daha vardır .
A. Dekortikasyon rijiditesi veya postürü: Üst ekstremiteler fleksiyon, bacaklar ekstansiyon postüründedir(Şekil28A).
B. Deserebrasyon rijiditesi veya postürü: Kollar ve bacaklar ekstansiyon postüründedir. Baş ve gövde geriye doğru kasılmış olabilir (Şekil 28B).
Her iki postür de akut veya kronik çok değişik nedenlere bağlı olarak ortaya çıkabilir. Yani etyoloji konusunda bir fikir vermezler. Deserebrasyon postürü olayın, nedeni ne olursa olsun, beyin sapının üst bölümünü etkilediğini gösterir. Dekortikasyon postüründe ise fonksiyonu bozulan bölge daha yukarlarda serebral ak madde -capsula interna veye talamus düzeyindedir.
Şekil 28 Dekortikasyon ve Deserebrasyon rijiditesi (İ.Ü İstanbul Tıp fakültei Nöroloji Anabilim dalı Öğretim üyeleri,Nöroloji, 2. Baskı Kitabından alınmıştır)
6) Taban derisi cevabı : Muayenede Babinski delili aranır.
7) Meningeal irritasyon bulgusu: Önceki bölümlerde anlatılmıştı
Bilinci kapalı hastanın muayenesinde zaman varsa veya zorunlu muayene bulgularında bozukluk varsa yapılacak diğer muayeneler:
8)İnspeksiyon Hastanın yaşı tahmin edilmeye çalışılır. Giysilerine (ör:kanlı,kusmuklu,kirli sıradışı) bakılır.Kronik hastalık kanıtları (fıçı gögüs, al yanak-mor dudak) aranır.Hastanın postürüne bakılır , kafada travma bulgusu olup olmadığı bakılır.Solunum paterni gözlenir. Hasta hızlı, derin derin ve ritmik soluyorsa Santral nörojenik hiperventilasyon denir, orta beyin veya pons lezyonlarında görülür. Hasta derinliği giderek artan sonra giderek azalan ve apne perioduna giren bir solunum paterni gösteriyor ve bu patern ritmik olarak tekrarlıyorsa Cheyne-Stokes solunumu denir. Beyin sapının bası altında olduğunu veya bilateral serebral disfonksiyon olduğunu gösterir.
9)Kornea refleksi: Kornea refleksi 5. ve 7. Kranyal sinirleri muayene eder. Refleks alınamıyorsa beyin sapı hasarı veya 5., 7. kranyal sinirlerde periferik hasar veya şiddetli metabolik ensefalopati düşünülür.
10)Oftalmoskopi: Göz dibi muayenesi koma nedeni hakkında ipucu verebilir.(ör. Papil stazı intrakranyal basınç artışı olduğunu gösterir;suhyaloid bia kanama subaraknoid kanamayı (SAK) düşündürür;retinal hemorajiler hipertansif retinopatiyi telkin eder)
11)Kas tonusu: Muayenenin amacı ekstremite tonuslarında asimetri olup olmadığını saptamaktır. Genelde asimetri bir tarafın flask olması şeklinde bulunur ki o tarafta hemipleji olduğu anlamına gelir.
12)DTR ve yüzeyel refleksler:Muayene amacı taraf asimetriri olup olmadığını saptamaktır.
13)Glasgow Koma skalasına (GKS) göre değerlendirme : 1974 yılında Glasgow Üniversitesi Nörolojik Bilimler Enstitüsü beyin cerrahisi profesörleri Graham Teasdale ve Bryan J. Jennett tarafından yayınlanmıştır.GKS kafa travmalarında bilinç seviyesini değerlendirmek için kullanılmışsada yoğun bakım ünitelerinde nörolojik disfonksiyonun ciddiyetini tahmin etmeyi ve travma sonrası 2 hafta içersinde mortaliteyi tahmin etmeye yarar.Gözlerin açılması,motor ve sözel cevapların niteliğine göre puanlandırlır.Nörolojik yoğun bakım ünitelerinde değişik koma skalaları da kullanılmaktadır.
Glasgow koma skalası için en uygun ağrılı uyaran bölgesi kaşların başlangıç bölgesindeki supraorbital çentiktir. Kaşların başlangıç bölümü altındaki supraorbital çentiği bulun ve başparmağınızn tırnağını dik olarak üstüne bastırın,veya bu uygulama üst extremite parmak uçları tırnak bölgesine de uygulanabilir. Bu uyaranı kesintisiz en az 15 sn devam ettirin ve yüzde ve ekstremitelerdeki motor cevapları gözleyin. Eğer hastada hiç tepki yoksa ya derin komadadır, yada ağrılı uyaranı yeterli şiddette verememişsinizdir. Ağrılı uyaranınızın şiddetinin yeterli olup olmadığını hastanın solunum ve nabzındaki değişikliklerden anlayabilirsiniz. Yeterli şiddetteki ağrılı uyaran sempatik sistemi aktive ederek solunum ve nabızda hızlanmaya neden olur.
|
Göz açma |
|
Sözel cevap |
|
Motor cevap |
|
|
Kendiliğinden açık |
4 |
Oryantasyon normal |
5 |
Emirlere uyuyor |
6 |
|
Sesli uyaranla var |
3 |
Konfüzyon ,dezoryantasyon |
4 |
Ağrıyı lokalize ediyor |
5 |
|
Ağrılı uyaranla var |
2 |
Uygunsuz kelimelerle |
3 |
Ağrıdan uzaklaşıyor (fleksiyon) |
4 |
|
Göz açma yok |
1 |
Anlaşılmaz sesler |
2 |
Ağrı ile anormal fleksor postür |
3 |
|
|
|
Verbal cevap yok |
1 |
Ağrı ile anormal ekstansor postür |
2 |
|
|
|
|
|
Motor cevap yok |
1 |
Tablo 3. Glasgow koma skalası puanlama
(Değerlendirme: 3-8 puan anlamlı nörolojik hasar(derin koma ya da ölüm
9-12 puan orta derecede nörolojik hasar
13-15 hafif nörolojik hasar)
Kaynaklar:
1)Neurologic Examination, R.J.Schwartzman, Blackwell Publishing,2006.
2)Adams and Victor’s Principles of Neurology. A.Ropper,M.A.Samuels,M.Samuels. Ninth Edition,McGraw-Hill Comp.,2009.
3)Merritt’s Neurology,Twelfth Edition, L.P.Rowland,T.A.Pedley, Lippincott Williams&Wilkins,2010.
4)Muayeneden tanıya, Antıp A.Ş Tıp Kitapları ve Bilimsel Yayınlar,No:24,2.Baskı,2004.
5)İstanbul Üniversitesi İstanbul Tıp Fakültesi Nöroloji Anabilim Dalı Ögretim Üyeleri, Nöroloji ,İkinci Baskı,2011.
